Akuutin munuaisten vajaatoiminnan syyt ja patofysiologia
|
|
|
- Tuulikki Jokinen
- 8 vuotta sitten
- Katselukertoja:
Transkriptio
1 Akuutin munuaisten vajaatoiminnan syyt ja patofysiologia Päivi Ylä-Kolu Munuaisten akuutti vajaatoiminta (jatkossa MAV) on tila, jossa glomerulusfiltraatio (GRF) laskee nopeasti tuntien / päivien kuluessa, typpipitoisia kuona-aineita kertyy elimistöön ja elektrolyytti- ja happo-emästasapaino häiriintyy (1,2). Tehohoidon aikana kehittyvä MAV on useinmiten merkki elimistön yleisestä pahoinvoinnista. Monielinvaurio on nykyaikaisen tehohoidon keskeinen ongelma ja haaste, ja munuaisten vajaatoiminnan hoito on vain yksi joskin keskeinen osa koko ongelmakenttää. Kaikista sairaalaan sisäänotetuista potilaista MAV esiintyy 1 %:lla, se kehittyy 2 5 %:lle sairaalassaoloaikana ja jopa 30 %:lle tehohoitopotilaista. Yleisimmin MAV liittyi monielinvaurioon (70%). MAV:n riski eri leikkausten yhteydessä vaihteli suuresti ollen arviolta 4 15 % sydämen ohitusleikkauksen yhteydessä (3-5). Tehohoito-osastolla olevien MAV-potilaiden keskimääräiseksi kuolleisuudeksi on saatu 70 %, kun taas muilla osastoilla hoidettavilla luku on 50 % (6). Monielinvaurion kulku määrää potilaan ennusteen kriittisesti sairailla. Heillä kuolleisuus on % riippuen siitä montako kohde-elintä on sairastunut (7). Diagnostiikka Anamneesissa kannattaa kiinnittää huomio potilaan perussairauksiin, käytettyihin lääkityksiin (erityisesti nefrotoksisiin), munuaisten tilaan ennen nykyistä sairastumista, tehtyihin varjoainetutkimuksiin sekä mahdolliseen hypovolemiaan. MAV:n mahdollisuus on myös syytä pitää mielessä aina sellaisten leikkausten ja traumojen yhteydessä, joihin tiedetään liittyvän munuaisten perfuusion vähenemisen riski. Oliguria (virtsamäärä < 400 ml/vrk tai < 15 ml/h ) on tavallisin oire, mutta sitä esiintyy vain noin puolella potilaista (1). Toisaalta oliguriaa voi esiintyä potilaalla myös ilman MAV:aa. Anuria on äärimmäinen muoto ja yleensä liittyy postrenaalisiin syihin, kuten esim. virtsatie-esteisiin. Diagnoosi tehdään akuutisti nousevan seerumin urea- ja kreatiniinipitoisuuden avulla. Plasman kreatiniinipitoisuus on kääntäen verrannollinen kreatiniinipuhdistumaan (GRF). Kreatiniini muodostuu lihaksessa kreatiinista, jota syntyy maksassa. Muodostumisnopeuteen vaikuttavat lihasmassa ja jossain määrin ravinto. Kreatiniinimääritys on salakavala ja johtaa helposti harhaan. Normaalisti plasman kreatiniinipitoisuus on naisilla mmol/l ja miehillä mmol/l, mutta arvoihin vaikuttavat lihasmassa ja lihasaktiivusuus. Vähäisen lihasmassan omaavilla henkilöillä GFR saattaa pienentyä puuoleen ilman että plasman kreatiniinipitoisuus on suurentunut (8). Toisaalta kun kreatiniinipitoisuus on jo merkittävästi noussut lihasmassan ollessa normaali, on 75 % munuaisen toiminnallisista yksiköistä, nefroneista jo tuhoutunut (9). Ureaa syntyy, kun ravinnosta saatuja tai kudoskatabolian tuotteena syntyneitä ylimääräisiä aminohappoja hajotetaan ketohapoiksi ja ammo- FINNANEST Vol. 35 Nro
2 niakiksi maksassa. Maksassa vapautunut ammoniakki sidotaan ureaksi. Ureasykli vastaa noin 80 %:sesti typen kataboliasta. Urean tuotanto kasvaa siten suhteessa nautitun proteiinin määrään tai kudosten hajoamisnopeuteen. Urea nousee kuitenkin vasta, kun glomerulusten toiminta on pudonnut %:iin normaalista (10). Lisäksi kiihtynyt katabolia (infektio, vamma) tai estynyt anabolia (kortikosteroidihoito) lisäävät urean muodostusta. Toisaalta niukasti proteiinia sisältävä ravinto, anaboliset tilat ja maksan toiminnanvajaus pienentävät urean synteesiä. Kystatiini C on kaikkien tumallisten solujen tasaisella vauhdilla tuottama emäksinen mikroproteiini, joka suodattuu lähes kokonaan tubuluksissa. Sen seerumpitoisuuden määritystä on viime aikoina erityisesti Tampereella tutkittu munuaisen vajaatoiminnan diagnostiikassa verrattuna plasman kreatiniinipitoisuuteen. Kystatiini C kuvastaa todellista munuaisten plasmavirtausta silloin kun plasman kreatiniinipitoisuus on kliinisestä tilanteesta johtuen huono merkkiaine (vanhukset, lihaksettomat, malnutritiosta kärsivät, maksakirroosipotilaat). Seerumin kystatiini C-pitoisuus ei ole kuitenkaan sen herkempi osoittamaan munuaisten vajaatoimintaa kuin plasman kreatiniinipitoisuuskaan, mutta se on spesifisempi, koska sen metaboliaan ei ole vaikutusta ravinnolla tai kudoskatabolialla. (11,12). Muiden diagnostisten keinojen, kuten ioheksoli-, PAH- tai inuliinipuhdistuman, tubulustoimintojen tutkimusten (väkevöimiskyky, haponerityskyky), munuaisten dopplerultraäänitutkimuksen, CT- tai magneettikuvauksen tai angiografian käyttö akuutin munuaisten vajaatoiminnan yhteydessä on harvinaista ja yleensä liiaksi aikaa vievää. Etiologian selvittämisessä ja poikkeustapauksissa näistä voi olla hyötyä, kuten myös virtsan mikroskooppitutkimuksesta tai munuaisbiopsiasta. Kliininen kulku Myers ja Moran ovat esittäneet kolme erilaista MAV:n kliinista kulkumallia (13): Malli A käsittää yksittäisen, rajoitetun ajan kestävän munuaisiskemia (esim. supreranaalisen aortan pihdityksen), joka johtaa lyhytkestoiseen akuuttiin tubulusnekroosiin josta munuaiset toipuvat tunnissa. Mallissa B munuaisfunktio huononee samassa suhteessa kuin mitä sydämen pumppaustoiminta huononee (esim. sydänleikkauksen jälkeisessä reversiibelissä myokardiumin dysfunktiossa). Mallissa C munuaisfunktion paranemista komplisoivat lisätekijät, kuten iskemiajaksot, nefrotoksiset aineet ja sepsis. Tila johtaa dialyysihoitoon ja korkeaan mortaliteettiin. Akuutista munuaisten vajaatoiminnasta toipumiseen kuluu viikkoja. Toipuminen on yleensä vaiheittaista. Diureesin palautueessa munuaisten eritystoiminta on aluksi rajoittunut ja usein toipumisvaiheeseen liittyy polyuria. Riittävällä nes- Taulukko 1. Prerenaaliset MAV:n syyt (1). 1.Hypovolemia: verenvuoto palovammat dehydraatio, kuume nesteiden menetys GI-kanavan kautta oksentelu, kirurginen poisto, ripuli polyuria: diureetit, osmoottinen diureesi mannitoli, diabetes nesteen siirtyminen ekstrasellulaaritilaan: pankreatiitti, trauma, hypoalbuminemia 2. Matala CO myokardiumian, läppien ja perikardiumin sairaudet arytmiat tamponaatio pulmonaari hypertensio massiivi pulmonaaliembolia CPAP-hoito 3. Muuttuneet verenkierto-olosuhteet systeeminen vasodilataatio sepsis antihypertensiiviset ja afterloadia vähentävät lääkkeet anestesia anafylaksia renaalinen vasokonstriktio hyperkalsemia noradrenaliini- ja adrenaliinilääkitykset ASO-tauti maksakirroosi, jossa askites hepatorenaalinen syndrooma 4. Renaalinen hypoperfuusio, jossa autoregulaatio ei toimi syklo-oksygenaasi-inhibiittorit ACE-estäjät 5. Hyperviskositeettisyndrooma (harvinainen) multippeli myelooma makroglobulinemia polysytemia 384 FINNANEST Vol. 35 Nro
3 tehoidolla ja tarvittaessa verenkierron tuella ureapuhdistuma tehostuu ja munuaisten funktio palautuu. Ennen dialyysihoitojen kehittämistä potilaat kuolivat progressiiviseen uremiaan, hyperkalemiaan ja lisääntyneen volyymin aiheuttamiin komplikaatioihin. Tätä nykyä kuolinsyynä useimmin ovat sepsis, sydämen ja keuhkojen toiminnan pettäminen sekä elämää ylläpitävistä hoidoista luopuminen teho-osastolla. Taulukko 2. Renaaliset MAV:n syyt (1). 1. Renovaskulaarinen obstruktio valtimotukoksesta johtuva ateroskleroottinen plakki :universaali ASO tromboosi embolia: ateromatoottinen tai kolesterolinen vanhuksilla ja diabeeetikoilla angiografian/aortan pihdityksen yhteydessä dissekoiva aneurysma vaskuliitti laskimotukoksesta johtuva tromboosi: malignoomat, hyperkoagulopatia kompressio: vatsapaine 2. Glomeruluksen tai munuaisen mikroverenkierron sairaus glomerulonefriitti tai vaskuliitti hemolyyttisureeminen syndrooma DIC pre-eklampsia sädetyksen aiheuttama nefriitti SLE ja skleroderma maligni hypertensio 3. Akuutti tubulaarinekroosi (ATN) iskeeminen: kaikki prerenaaliset syyt toksinen eksogeeniset rtg-varjoaineet, syklosporiini, eräät antibiootit, kemoterapia, orgaaniset liuottimet endogeeniset rhabdomyolyysi, hemolyysi, virtsahappo, oksalaatti 4. Interstitiaali nefriitti allerginen eräät antibiootit, NSAIDit, diureetit, kaptopriili infektioperäinen infiltraatiosta johtuva lymfooma, leukemia, sarkoidoosi 5. Tubuluskasaumat ja siitä aiheutuva obstruktio 6. Munuaisen allograftihyljintä Syyt Prerenaalinen MAV Prerenaalinen MAV on yleisin vajaatoiminnan muoto, ja johtuu fysiologisista muutoksista vastauksena lievään tai keskivaikeaan munuaisten hypoperfuusioon. Munuaiskudos itsellään ei näissä tapauksissa ole vaurioitunut. Vakava hypoperfuusio voi kuitenkin johtaa parenkyymin iskeemiseen vaurioon ja renaaliseen MAV:aan. Taustalla voivat olla kaikki ne tilat, jotka johtavat hypovolemiaan, huonontuneeseen sydämen pumppaustoimintaan, systeemiseen vasodilataatioon tai selektiiviseen renaaliseen vasokonstriktioon. Syitä on lueteltu taulukossa 1 (1). Erityisesti vanhukset ovat riskiryhmässä prerenaaliseen MAV:aan, koska he altistuvat helposti hypovolemialle, ja munuaisvaltimon arterioskleroosi on yleistä. ACE-inhibiittori- ja diureettilääkityksen yhdistelmä voi aiheuttaa akuutin munuaisten vajaatoiminnan, erityisesti munuaisvaltimostenoosipotilailla (14,15). Renaalinen MAV Monet munuaisparenkyymin sairaudet voivat johtaa renaaliseen MAV:aan. Etiologinen jako helpottaa kliinistä diagnostiikkaa ja hoitolinjauksia. Renaaliset syyt on lueteltu taulukossa 2 (1). Iskeeminen ja toksinen akuutti tubulusnekroosi (ATN) kattavat noin 90 % renaalisista MAV:n syistä (16). Postrenaalinen MAV Virtsatieobstruktio esiintyy MAV:n syynä harvoin. Se tulee kuitenkin aina poissulkea, koska se on yleensä helposti hoidettavissa. Virtsateiden tukkeuman aiheuttaa tavallisesti prostatahyperplasia tai karsinooma, kohdun kaulan karsinooma, virtsatiekivet, virtsajohtimien obstruktio, papillaarinekroosi, lantion alueen tuumori tai retroperitoneaalinen fibroosi. Korkea intra-abdominaalinen paine voi aiheuttaa painevaurion. Lisäksi neurogeeninen rakko voi johtaa funktionaaliseen obstruktioon (16). MAV:n taustalla oleva patofysiologia Hypovolemian aiheuttamat muutokset Arterioiden ja sydämen baroreseptorit aistivat hypovolemian ja aikaansaavat neuraaliset ja hormonaaliset vasteet: sympaattinen hermosto ja re- FINNANEST Vol. 35 Nro
4 niini-angiotensiini-aldosteronisysteemi aktivoituvat aikaansaaden vasopressiinin erittymisen. Noradrenaliini, angiotensiini II ja vasopressiini pyrkivät säilyttämään efektiivisen verivolyymin ja suojaamaan sydäntä ja aivoja supistamalla muskulokutaania ja splanknikuksen alueen verenkiertoa, estämällä suolan menetystä hikirauhasista, lisäämällä janon tunnetta ja munuaisten suolan ja veden takaisinottoa. Munuaisten perfuusio ja glomeruslusfiltraatio pidetään lievän hypoperfuusion aikana yllä kompensatorisilla mekanismeilla (autoregulaatio), kuten glomeruluksen afferentin arteriolin vasodilataatiolla. Sen synnyttävät intrarenaali vasodilatoivien prostaglandiinien, kallikreiinikiniinien, ja mahdollisesti typpioksidien tuotanto. Lisäksi efferentit arteriolit supistuvat selektiivisesti angiotensiini II:n vaikutuksesta. Autoregulaatio ei toimi jos MAP laskee alle mmhg. Tuolloin MAV:n kehittymistä ei pystytä kompensatoristen mekanismien avulla estämään (16). Glomerulusfiltraatio voi huonontua merkittävästi jo huomattavasti eo. pienemmilläkin MAParvoilla, etenkin jos kyseessä on vanhus tai munuaisten mikroverenkierto on jo ennestään heikentynyt, kuten esim. hypertensiivisessä nefroskleroosissa, diabeettisessa nefropatiassa. Lisäksi useat lääkkeet voivat estää autoregulaation toimintaa. NSAID:t estävät munuaisissa syntetoituvien vasodilatoivien prostaglandiinien synteesiä ja ACE-inhibiittorit puolestaan angiotensiini II:n synteesiä. ATN voidaan jakaa iskeemiseen ja nefrotoksiseen muotoon. Kokeellisissa tutkimuksissa iskeeminen ATN aikaansaadaan tavallisimmin noradrenaliinin intra-arteriaalisella infuusiolla munuaiseen. Seurauksena olevan iskeemisen vaurion luonne on riippuvainen vasokonstriktion kestosta. Lyhyt (< 60 min) infuusio aikaansaa oligurian, mutta ei anatomisia muutoksia. Keskipitkä noradrenaliini-infuusio ( min) aikaansaa iskemisen vaurion metabolisesti aktiivisiin tubulussoluihin, vaikkakin perusrakenne munuaiskudoksessa säilyy. Oligurian jatkuminen johtaa progressiiviseen vajaatoimintaan ja ATN:iin. Jos munuaisperfuusio palautuu normaaliksi vasokonstriktion jälkeen, oliguria ei parane heti, vaan mahdollisest useiden päivien kuluessa, jos muilta munuaisiin kohdistuvilta insulteilta vältytään. Pitkä infuusio (>120 min) johtaa munuaiskudoksen infarktiin, kortikaaliseen nekroosiin ja irreversiibeliin MAV:aan (17). Kliinisen kulun perusteella iskeeminen ATN voidaan patofysiologisesti jakaa kolmeen vaiheeseen: kehittymiseen, ylläpitoon ja toipumiseen. Kehittymisvaiheessa (tunneista päiviin) munuaisten verenvirtaus ja glomerulaarinen ultrafiltraatio vähenevät, tubulus- ja endoteelisolut turpoavat, neutrofiilit tarrautuvat kapillaareihin ja tubulusten epiteeli vaurioituu aiheuttaen intratubulaarista sakkaa. Proksimaalisen tubuluksen terminaalinen osa ja Henlen lingon nousevan osan medullaarinen osuus ovat herkimpiä nefronialueita iskeemiselle munuaisvauriolle. Molemmissa on runsaasti aktiivisia (ATP-riippuvaisia) kuljetusmekanismeja ja korkea hapenkulutus. Lisäksi kumpikin nefronin alue sijaitsee ulomman medullan alueella, joka on pelkästään sijaintinsa vuoksi iskemia-alttein alue. Tämän kehittymisvaiheen aikana toteutettu aktiivi hoito estää pysyvät MAV-muutokset. Ylläpitovaiheessa (yleensä 1 2 viikkoa) epiteelisoluvaurio vakiintuu, GFR stabiloituu matalalle tasolle, virtsamäärät ovat pienimmillään ja uremian merkit kehittyvät. GFR:a ei voida tässä vaiheessa parantaa systeemisen verenkierron muutoksilla (syy on epäselvä). Vaurioituneista endoteelisoluista vapautuvat vasoaktiiviset mediaattorit (kuten endoteliini), medullaaristen suonten kongestio ja reperfuusiovaurio (johtuen reaktiivisista happimolekyyleistä, leukosyyteistä ja munuaisten parenkyymisoluista syntyvistä mediaattoreista) ylläpitävät intrarenaalia vasokonstriktiota ja medullaarista iskemiaa. Toipumisvaiheessa munuaisparenkyymisolut pyrkivät korjautumaan ja uusiutumaan (16). Munuaiset ovat erityisen alttiita nefrotoksisille aineille suuren verenvirtauksensa (20-30 % sydämen minuuttivolyymista) ja tubulusten epiteelisojen konsentraatiokyvyn vuoksi. Nefrotoksiinit vähentävät GFR:ä intrarenaalisen vasokonstriktion, suoran tubulusepiteelivaurion ja tubulusobstruktion kautta. Tarkempi patofysiologia vaihtelee kunkin aineen mukaan. Myös nefrotoksinen ATN voidaan kulultaan jakaa kolmeen em. ryhmään: kehittymis-, ylläpito- ja toipumisvaihe. Patognomonista ovat virtsalöydöksenä epiteelisolukasaumat ja likaisen ruskea väri. Virtsa on iso-osmolaarista plasmaan verrattuna osoittaen näin vahingoittuneiden tubulussojen reagoimattomuuden noradrenaliinille, angiotensiini II:lle, aldosteronille ja vasopressii- 386 FINNANEST Vol. 35 Nro
5 nille (16). Interstitiaali nefriitti Akuutti interstitiaali nefriitti on harvinainen MAV:n syy. Se liittyy useinmiten nonsteroidaalisten kipulääkkeiden käyttöön tai yliherkkyyteen joitakin antibiootteja kohtaan (17). MAV kehittyy valtaosalla potilaista ensimmäisen kolmen viikon aikan, mutta joskus raju tadinkuva voi kehittyä jopa yhdessäkin päivässä (18). Joskus tilaan liittyy yleisoireita, kuten ihottumaa, makroskooppista hematuriaa, kuumetta ja artralgiaa. Joskus tila on taas täysin oireeton. Jos potilaan MAV:n etiologista syytä pystytä selkeästi osoittamaan, voidaan tilaa usein pitää akuuttina interstitiaalina nefriittinä. Luotettava diagnoosi edellyttää munuaisbiopsiaa. Tulehduskipulääkkeiden aiheuttaman MAV:n patofysiologiaa Munuaisten verisuonten ja glomeruluksen endoteelisoluissa, kokoojaputkissa sekä interstitiumin soluissa tuotetaan prostaglandiineja. Ne (PGE2 ja PGI2) toimivat vasodilataattoreina, jotka normaalisti eivät juurikaan vaikuta munuaisen verenkiertoon (19). Niiden tuotanto lisääntyy, jos munuaisissa on esim. angiotensiini II:n noradrenaliinin, vasopressiinin tai endoteliinin aiheuttama vasokonstriktio (20). Yleensä vaurio syntyy iskemian pohjalta. PG-synteesin esto voi aiheuttaa reniinin erityksen vähenemisen ja hypoaldosteronismin, joka ilmenee kyperkalemiana sekä antidiureettisen hormonin vaikutuksen voimistumisena. Tästä seuraa veden retentio ja hyponatremia. Tulehduskipulääkkeet voivat vähentää sekä tiatsidi- että loop-diureettien vaikutusta (21). Anestesiologian kannalta tärkeimpiä MAV:aan vaikuttavia tekijöitä Tulehduskipulääkkeet näyttelevät suurta osaa perioperatiivisessa kivunhoidossa. Niiden munuaisvaikutukset on kuitenkin syytä aina pitää kirkkaana mielessä. Tutkittaessa postoperatiivista munuaistoimintaa NSAID:tä saaneille aiemmin munuaisiltaan terveillä aikuisilla on todettu, että nämä lääkkeet aiheuttavat merkityksettömän ja lyhytaikaisen munuaistoiminnan laskun ensimmäisenä postoperatiivisena päivänä (22). Vähäiset muutokset korjautuivat nopeasti jo toisena päivänä, eikä pysyviä vaurioita syntynyt. Tämän tutkimuksen mukaan NSAID:t ovat käyttökelpoisia lääkkeitä munuaisiltaan terveillä aikuisilla, eikä niiden käyttöä näissä tapauksissa tulisi välttää postoperatiivisen MAV:n pelossa. Tilanne on toinen, jos potilaalla on riskitekijöitä MAV:n suhteen. NSAID:n käyttöä munuaispotilailla tulee ehdottomasti välttää. Ne voivat aiheuttaa paitsi munuaisten akuutin toiminnallisen eli hemodynaamisen vajaatoiminnan (prerenaalinen MAV), myös munuaisten erityshäiriön, akuutin interstitiaalin nefriitin, nefroottisen oireyhtymän ja kroonisen munuaistaudin (kipulääkenefropatian). Lisäksi tulehduskipulääkkeet voivat nostaa verenpainetta, mikä näkyy verenpainelääkityksen tehon heikkenemisenä. MAV voi ilmetä nopeasti kipulääkkeen aloittamisen jälkeen, mutta korjaantuu yleensä, kun sen käyttö lopetetaan. Riskitekijöitä tulehduskipulääkkeiden aiheuttaman MAV:n kehittymiselle ovat: kiertävän verivolyymin vajaus, sydämen vajaatoiminta, maksakirroosi, nefroottinen oireyhtymä, infektiot, muu lääkehoito (erityisesti diureetit, aminoglykosidit, syklosporiini A), diabetes mellitus, ateroskleroosi, korkea ikä, tietyt leikkaustyypit ja edeltävä munuaissairaus. Tulehduskipulääkkeiden käyttö lisää MAV:n riskin noin nelinkertaiseksi. Riski on suurin ensimmäisen käyttökuukauden aikana, suuria annoksia käytettäessä ja etenkin monisairailla vanhuksilla (23). On huomattavaa, että pelkästään asetyylisalisyylihappo ei aiheuta vaurioita munuaisten toiminnan ollessa normaali, eikä pieniannoksisesta tromboosiprofylaksiasta ole munuaisille haittaa (24). COX-2 selektiivisyys COX-1-isoentsyymi on fysiologisten prostaglandiinein merkittävin tuottaja. Kuitenkin näyttää siltä, että COX-2-isoentsyymi ja sen tuottamat prostanoidit näyttävät osallistuvan munuaisten verenkierron säätelyyn, ainakin elimistön stressitilanteissa. Selektiivisilläkin COX-2-estäjillä on kuvattu olevan vaikutusta munuaisten toimintaan erityistilanteissa, ja on mahdollista, että munuaisiin kohdistuvien haittavaikutusten suhteen ne eivät ole epäselektiivisiä COX-estäjiä turvallisempia (23). Myös COX-2-estäjien on todettu aiheuttavan muutoksia munuaisten prostaglandinituotossa, glomerulusfiltraatiossa ja natriumin takaisinotossa, aivan kuten muidenkin NSAID:n (25). FINNANEST Vol. 35 Nro
6 Röntgenvarjoaineet Röntgenvarjoaineet ovat salakavala ryhmä aineita iatrogeenisen MAV:n taustalta. Terveille munuaisille varjoaineista on harvoin merkittävää vaaraa. Ongelmat korostuvat tutkittaessa iäkkäitä ja monisairaita potilaita tai lapsia, joilla varjoainemäärät suhteessa painoon ovat suuria. Munuaisten vajaatoimintaa ennestään sairastavilla potilailla varjoainetutkimuksen yhteydessä MAV ilmaantuu %:lle (26), ja riski näyttää olevan lisääntynyt jo, kun seerumin kreatiniinipitoisuus ylittää 106 mmol/l (27). Diabeettisen nefropatian aiheuttaman kohtalaisen vaikeassa munuaisten vajaatoiminnassa vaurioriski on jo lähes 100 % ja vaurio jää usein korjaantumatta. Myös sydämen vajaatoiminta, hypovolemia, suuret varjoainemäärät, sydämensisäinen ruiske, suoraan munuaisvaltimoon annettu ruiske ja jotkut lääkkeet (kuten esim. metformiini) lisäävät vaurion mahdollisuutta. Valikoimattomassa potilasaineistossa MAV:n ilmaantuvuus on 2 7 % (28). Munuaisvaurio syntynee sekä medullan iskemian että suoran tubulusvaurion pohjalta (26). Lisäksi prosessissa on mukana vasoaktiivisia välittäjäaineita (adenosiini ja endoteliini) (29). Munuaisten verenkierron vastus kasvaa ja verenvirtaus vähenee, glomerulusten suodatusnopeus ja natriumin takaisinimeytyminen vähenee. Kreatiniiniarvo alkaa kasvaa ensimmäisten 24 tunnin aikana tutkimuksesta ja on suurimmillaan vasta neljäntenä päivänä. Pitoisuus palaa lähtöarvoon vasta 7 10 vrk kuluttua tutkimuksesta (30). Sepsis ja antibiootit Sepsiksen vaara liittyy saumattomasti aina MAVpotilaisiin. Akuutin vajaatoiminnan aikana potilas on vapaata riistaa kaikille patogeeneille, koska T-soluvälitteinen immuniteetti on heikentynyt. Sen lisäksi raju infektio sinällään voi aihauttaa MAV:n ja monielinvaurion. Kuolleisuus näillä potilailla on korkea. Patogeneesi on moniosainen ja vain osin tiedossa. Typpioksidilla ja tuumorinekroositekijöillä ajatellaan olevan merkitystä. MAV liittyy kuitenkin yleiseen infektioon ja monielinvaurioon. Mikrobilääkkeet ovat tärkeä MAV:n aiheuttava lääkeryhmä niiden runsaan käytön vuoksi. Ne voivat aiheuttaa munuaisvaurion joko suoran toksisen tubulusvaurion tai allergistyyppisen tubulointerstitiaalin nefriitin kautta. Lisäksi jotkut antibiootit voivat kiteytyä munuaisiin ja virtsa- Taulukko 3. Aminoglykosidien jako nefrotoksisuuden perusteella (18). Neomysiini ++++ Gentamysiini ++ Tobramysiini ++ Amikasiini ++ Netilmysiini ++ Streptomysiini + Taulukko 4. Beetalaktaamien jako nefrotoksisuuden perusteella (18). Karbapeneemit ++++ Kefalosporiinit +++ Penisilliinit ++ Monobaktaamit + Taulukko 5. Kefalosporiinien jako nefrotoksisuuden perusteella (18). Kefaloglysiini Kefaklori ++++ Kefatsoliini +++ Kefalotiini ++ Kefaleksiimi + Keftatsidiimi + teihin tai aiheuttaa hyperkalemian (18). Aminoglykosidit puoltavat edelleen paikkaansa antimikrobihoidossa tehokkuutensa, hyvän penetraationsa ja edullisuutensa vuoksi. Munuaistoksisuudesta on kuitenkin merkittävä riski ja sitä lisäävät pitkäkestoinen ja toistuva hoito, korkea ikä, aiempi maksa- tai munuaissairaus, sepsis, hypovolemia, elektrolyytti- ja happoemästasapainon häiriöt sekä muiden nefrotoksisten lääkkeiden samanaikainen käyttö. Erot nefrotoksisuudessa eri lääkeaineiden kesken on esitetty taulukossa 3. MAV on yleensä non-oligurinen, jopa polyurinen. Kreatiniinipitoisuus suurenee vasta 7 10 hoitopäivän jälkeen ja normaalistuu noin 3 viikossa (18). MAV:n riskiä voidaan yrittää vähentää nesteytyksellä, elektrolyytti- ja happoemästasapainon korjauksella ja kerta-annostelulla. Pitoisuusmittauksista saatava hyöty on eräissä tutkimuksissa kyseenalaistettu (32). Beetalaktaamien toksisuudessa on huomatta- 388 FINNANEST Vol. 35 Nro
7 via eroja, ja toksisuus vähenee taulukoiden 4 ja 5 mukaisesti. Karbapeneemien toksisuutta on pyritty vähentämään lisäämällä esim. imipeneemiin sekretorisen kuljetuksen estäjä, joka vähentää sen tubulaarista erittymistä. Haittana on kuitenkin neurotoksisuuden lisääntyminen, koska antibioottien poistuminen myös keskushermostosta estyy. Meropeneemiin ei ole liitetty kuljetuksen estäjää (33). Aminoglykosidit, munuaisiskemia ja sepsis lisäävät beetalaktaamien munuaistoksisuutta, mutta yksikään kolmannen polven kefalosporiineista ei ole selvästi merkittävästi munuaistoksinen, vaikka ne yhdistettäisiin aminoglykosideihinkin (34). Vankomysiini on toksinen sekä glomeruluksille että tubuluksille, mutta vaurion syntymekanismia ei tunneta täysin. Munuaistoksisuuden ilmaantuvuus on noin 5 %, ja sen on katsottu liittyvän plasman suuriin lääkeainepitoisuuksiin. On kuintenkin esitetty, että rutiinimainen pitoisuuksien mittaus silloin, kun vankomysiiniä käytetään yksinään, olisi tarpeetonta tai että vain minimipitoisuuksien mittaukset riittäisivät. Mittauksia suositellaan kuitenkin iäkkäillä potilailla, kroonisessa munuaisten vajaatoiminnassa sekä samanaikaisen aminoglykosidihoidon yhteydessä (35). Tetrasykliinejä (muita kuin doksisykliiniä) ei tulisi antaa munuaisten vajaatoimintaa sairastaville potilaille ollenkaan, koska ne vaikeuttavat vajaatoimintaa antianabolisen vaikutuksensa vuoksi (18). Vaikeiden, syvien sieni-infektioiden hoitoon on jo pitkään ollut käytössä laajakirjoinen ja tehokas lääke, amfoterisiini B. Se on kuitenkin huomattavan munuaistoksinen: jopa 83 %:lla hoidetuista kreatiniinipitoisuus suurenee hoidon myötä. Selvä MAV kehittyi amerikkalaisessa yli 640 potilaan aineistossa 27 %:lle (36). Huomattavaa hoidossa on se, että lääke sitoutuu runsaasti kudoksiin ja eliminoituminen on hidasta (18). MAV:n vaaraa lisää nesteen ja erityisesti suolan vajaus sekä ikä. Tila korjautuu yleensä hoidon loputtua, mutta isoannoksinen hoito voi joissakin tapauksissa johtaa jopa pysyvään munuaisvaurioon. Munuaisvauriota voidaan amfoterisiini B hoidon aikana yrittää vähentää suolakuormituksella (1000 ml 0.9 % NaCl-infuusio ennen lääkkeen annostelua) tai amiloridilla (hypokalemian esto). Lääke olisi lisäksi parasta antaa hitaana 4 (- 6) tunnin infuusiona. Uusia HIV-infektion hoitoon suunnattuja lääkkeitä on viime vuosina tullut markkinoille runsaasti, mutta näihin ei liity erityistä munuaistoksisuutta (18). Asikloviirin käyttöön liittyy munuaisvaurion mahdollisuus erityisesti nopeilla suuriannoksisilla infuusioilla (suuret huippupitoisuudet), kroonisesti munuaissairailla ja dehydroituneilla potilailla, ja jos lisäksi on käytössä muita nefrotoksisia lääkeaineita. Vaurio korjaantuu jokseenkin aina lääkkeen lopettamisen jälkeen. Alfainterferoni aiheuttaa 25 %:lle proteinuriaa ja 10 %:lle kreatiniinin nousua. Sulfatrimetopriimi aiheuttaa hyperkalemiaa jopa tavanomaisia hoitoannoksia käytettäessä. Syyllinen on trimetopriimi, joka käyttäytyy amiloridin tapaan vähentäen munuaisten kaliumeritystä pienentämällä Na-K-ATPaasin aktiivisuutta proksimaalisessa tubuluksessa ja kokoojaputkissa. Tutkimuksissa on havaittu kaliumpitoisuuden suurenevan 21.2 %:lla yli 5.5 mmol:iin/l vajaan viiden päivän hoidon jälkeen. Kaliumin nousu on sitä vahvempi, mitä suurempi on lähtökreatiniinitaso (37). Rhabdomyolyysi Laajan lihasvaurion yhteys hengenvaaralliseen munuaisten vajaatoimintaan opittiin tuntemaan jo ensimmäisen maailmansodan aikana. Poikkijuovaisen lihaksen tuhoutuminen voi aiheutua paitsi murskavammoista, myös kovasta lihasrasituksesta ja tajuttoman ihmisen maatessa pitkään kovalla alustalla. Suomessa lääkkeiden tai alkoholin aiheuttama tajuttomuus on rhabdomyolyysin tavallisin syy. Muita syitä ovat hypertermia, synnynnäiset lihasentsyymin puutokset ja metaboliset häiriöt (38). Rhabdomyolyysin patofysiologiaa ei vielä täysin tunneta, mutta on ajateltu,että lihassolutuhon seurauksena soluvälitilasta siirtyy lihassoluun vettä, natriumia ja kalsiumia, paine ja venytys johtaa solukalvon permeabiliteetin muutoksiin ja iskemiaan. Myös iskemian jälkeinen reperfuusiovaihe on vaurioita aiheuttava. Solusta virtaa ulos kaliumia, fosforia, puriineja, laktaattia, sekä myoglobiinia, kreatiniinia ja kreatiniinikinaasia. Munuaisiin syntyy vasokonstriktio ja tubulaarinen obstruktio (39). MAV:n kehittymiseen rhabdomyolyysissa vaikuttavat monet eri osatekijät. Tilaan liittyvät hypovolemia, dehydraatio ja asidoosi lisäävät munuaisvauriota. Kun virtsan ph on alle 5.6, myoglobiini tuottaa ferrihemaattia (hematiinia), jolla on toksisia vaikutuksia munu- FINNANEST Vol. 35 Nro
8 aistiehyeisiin. Runsaalla nesteytyksellä ja alkalisella diureesilla estetään munuaisten vajaatoiminnan kehittyminen ja hoidetaan dehydraatio, hypovolemia, hyperkalemia ja asidoosi. MAV maksapotilaalla Terminaalista maksasairautta sairastavilla potilailla jopa 75 %:lle kehittyy oligurinen MAV. Syyt samanaikaiseen munuaisten ja maksan vajaatoimintaan on esitetty taulukossa 6 (40). Maksasairauden aiheuttama sekundaarinen munuaissairaus on patofysiologialtaan monimutkainen. Osatekijöitä munuaisvaurion synnyssä ovat vähentynyt munuaisperfuusio (hypovolemia, munuaisten vasokonstriktio), natriumin reabsorbtion lisääntyminen, tubulustoiminnan ja rakenteiden häiriintyminen (iskemia, nefrotoksiset aineet kuten aminoglykosidit, varjoaineet, tulehduskipulääkkeet ja endotoksiinit) ja elimistöön kertyvät aineet (sappihapot ja bilirubiini). Jotta turhalta munuaisten vaurioittamiselta vältyttäisiin tulisi aminoglykosideja välttää maksakirroosipotilailla. Lisäksi askites- ja spontaani bakterielli peritoniittipotilaiden munuaisfunktiota tulisi seurata tarkasti. (41) Hepatorenaalinen oireyhtymä on erillinen sairautensa, jossa kroonista munuaissairautta, yleensä kirrosia potevalle ihmiselle kehittyy akuutti munuaisten vajaatoiminta. Syynä pidetään elimistön nesteiden redistribuutiota ja munuaisen verenvirtausta vähentäviä tekijöitä, kuten reniiniangiotensiinialdosteroni- ja sympaattisen systeemin aktivaatiota sekä vasodilatoivien prostaglandiinien vähenemistä ja vasokonstriktoivien lisääntymistä. Ennuste on huono ja riippuu maksan paranemisesta. Maksansiirto voi olla ainut pelastava tekijä (42). Monet maksasairauden metaboliset komplikaatiot pahentavat munuaisvauriota. Näin käy esim. maksataudin aiheuttamassa koagulopatiassa yhdessä uremian aiheuttaman verihiutaleiden toimintahäiriön kanssa. Näiden potilaiden hoito onkin mutkikasta yhteistyötä eri alojen spesialiteettien kanssa. Operatiivisen toiminnan vaikutukset Kaikki laskimo-ja yleisanesteetit aiheuttavat jonkinasteisen vasodilataation (propofoli ja isofluraani voimakkaimmin). Tämä johtaa munuaisten perfuusion vähenemiseen, RAA-järjestelmän aktivoitumiseen ja diureesin vähenemiseen. Ketamiini lisää munuaisten verenkiertoa, mutta vähentää Taulukko 6. Samanaikaisen munuaisten ja maksan vajaatoiminnan syyt (39). 1. Yleiset patofysiologiset syyt infektiot sepsis B-ja C-hepatiitti yhdessä glomerulonefriitin kanssa intoksikaatiot parasetamoli hiilitetrakloridi immuunimekanismit sidekudostaudit geneettiset tekijät polykystiset taudit sirppisoluanemia proteiinidepositio 2. Sekundaari MAV prerenaaliset MAV:n syyt klassinen MAV munuaisiskemia nefrotoksiset lääkkeet endotoksiinit hepatorenaalinen syndrooma virtsan tuotantoa. Opioidit puolestaan voivat vähentää virtsan tuotantoa, munuaisten verenvirtausta ja primaarisuodoksen määrää. Halotaani, isofluraani ja lihasrelaksantit eivät vaikuta munuaisten toimintaan (43) ja sevofluraanista vapautuvan epäorgaanisen fluoridin ei ole todettu aiheuttavan kliinisiä munuaisvaikutuksia (). Puudutteet eivät sinällään vaikuta munuaisten toimintaan, paisti laajojen puudutusten aikaansaaman vasodiltaation kautta, joka erityisesti hypovoleemisilla potilailla voi olla kriittinen munuaisten kannalta. Nesteytyksestä tulee erityisesti näillä potilailla huolehtia. Munuaisten kannalta riskialtis leikkaus on sellainen, joka vaatii aortan pihdityksen. Itsestäänselvästi munuaisvaltimoiden yläpuolelle asetettu pihti aiheuttaa suoran munuaisiskemian, mutta myös munuaisvaltimotason alapuolelle laitettu pihti aiheuttaa RAA-järjestelmän aktivoitumisen ja munuaisten vasokonstriktion. Vena cavan pihditys ei ole yhtä kriittinen munuaisten kannalta kuin aortan pihditys, mutta siihen liittyy munuaiskongestio. ASO-taudin vuoksi alaraajaleikkaukseen joutuvalla potilaalla on todennäköisesti ahtautuneet valtimot möys muissakin paikoissa. Leikkauksissa piilee riski sydänkomplikaatioihin (matala 390 FINNANEST Vol. 35 Nro
9 CO,iskemia, infarkti), jolloin munuaisten toiminta pettää. Erityisen riskiryhmän muodostavat diabeetikot. Kaikki isot laparotomiat altistavat potilaan dehydraatiolle ja hypovolemialle, samoin kuin bakteerikolonisaatiolle, joiden seurauksena voi kehittyä jopa MOF. Suuriin ortopedisiin leikkauksiin liittyy suurten verenvuotojen vuoksi hypovolemian ja tätä kautta munuaisiskemian vaara. Samoin on monivammapotilailla. Sydänleikkauspotilaista jopa 15 %:lle kehittyy MAV (44). Sappitie- ja maksakirurgiassa laparotomia aiheuttavat dehydraation ja hypovolemian vaaran, mutta laparoskopiassa tehtävät toimenpiteet altistavat munuaiset pneumoperitoneumin aiheuttamalle suurentuneelle vatsaontelonsisäiselle paineelle. Lisäksi RAA-järjestelmä aktivoituu näissäkin tapauksissa. Munuaiskirurgia vaurioittaa suoraan munuaista, samoin kuin virtsatiekirurgia aiheuttaa virtsan kongestiota munuaisiin. Munuaisfunktion merkitys leikkauskelpoisuuden arvioinnissa jää helposti liian vähälle huomiolle. Suurentunut kreatiniinipitoisuus (>177mmol/l) on kuitenkin osoittautunut merkittäväksi riskitekijäksi postoperatiivisen MAV:n suhteen. On kuitenkin muistettava virhelähteet, jotka liittyvät normaaliin kreatiniiniarvoon. Munuaisvaurion syntymisen todennäköisyys kasvaa eksponentiaalisesti, jos leikkauksen aikainen verenvuoto vaatii korvaukseksi yli 7 punasoluyksikköä (45). Jos potilaalle vahingossa annetaan ABO-ryhmien perusteella sopimatonta verta, punasolut hemolysoituvat ja solujen hajoamistuotteet aiheuttavat MAV:n (43). Yhteenvetona todettakoon, että vaikka MAV pystytään nykyisin melko hyvin hoitamaan korvaushoidolla, ei kuolleisuudessa ole todettu merkittävää paranemista viimeisten kahden vuosikymmenen aikana (17). Näin ollen paras ase alati kasvavaa hoitoresurssitarvetta, morbiditeettia ja mortaliteettia vastaan on munuaisten suojaus uhkaavalta vajaatoiminnalta kaikin käytettävissä olevin keinoin tarpeeksi ajoissa! Kirjallisuusviitteet: 1. Brady HR et Brenner BM: Acute renal failure. Kirjassa Principles of internal medicine, toim. Braunwald et al, McGraw-Hill 2001, -15 th edition, vol 2, ss Tradhani R et al: Acute renal failure (review), N Eng J Med 1996; 334: Ruokonen E, Lampainen E et Takala J: Sairaalassa kehittyvä munuaisten akuutti vajaatoiminta. Duodecim 1995; 111 (15): Hou SH et al: Hospital-acquired renal insufficincy: a prospective study. Am J Med 1983; 74: Schwilk B et al: Epidemiology of acute renal failure and outcome of haemodiafiltration in intensive care. Int Care Med 1997; 23 (12): Korkeila M, Ruokonen E et Takala J: Costs of care, long-term prognosis and quality of life in patients requiring renal replacement therapy during intensive care. Int Care Med 2000; 26: Zanardo G et al: Acute renal failure in the patient undergoing cardiac operation: prevalence, mortality rate, and main risk factors. J Thorac Cardiovasc Surg 1994; 107: Lindgren L, suullinen tiedonanto. Professorin esittäytymispuhe anestesiologeille, Tampere Sauranen Jukka, nefrologi TAYS. Suullinen tiedonanto TAYS Kliininen kemia: Labortoriotutkimukset 2000 käsikirja 11. Demirtas S et al: Diagnostic value of serum cystatin C for evaluation of hepatorenal syndrome. Clin Chim Acta 2001; 25; 311 (2): Chantrel F et al: Comparison of cystatin C versus creatinine for detection of mild renal failure. Clin Nephrol 2000; 54 (5): Myers BD et Moran SM: Hemodynamically mediated acute renal failure. N Engl J Med 1986; 314: Hricik DE et al: Captopril-induced functional renal insufficiency in patients with bilateral renal-artery stenosis or renal-artery stenosis in a solitary kidney. N Engl J Med 1983; 308: Bridoux F et al: Acute renal failure after the use of angiotensin-converting-enzyme inhibitors in patients without renal artery stenosis. Nephrol Dial Transplant 1992; 7: Brady HR et Singer GG: Acute renal failure (review). Lancet 1995; 346: Sladen RN : Perioperative renal protection. Kirjassa: Critical Care Madicine: Perioperative Management. Toim: Murray MJ, Coursin DB, Pearl RG et Prough DS. Lippincott-Raven Publishers, Philadelphia Aitio ML: Mikrobilääkkeet munuaisten taakkana (yleiskatsaus) Duodecim 2001; 56 (3): Kankaanranta H: Tulehduskipulääkkeiden munuaishaittojen patofysiologiaa. Julkaisussa Tulehduskipulääkkeiden turvallinen käyttö, Suomen Gastroenterologiyhdistys ja Suomen Reumatologinen Yhdistys, Käypä Hoito, Duodecim Schlondorff D: Renal complications of nonsteroidal anti-inflammatory drugs. Kidney Int 1993; 4: Bennett WM et al: The renal effects of nonsteroidal anti-inflammatory drugs: summary and recomendations. Am J Kidney Dis 1996; 28 (1): Lee A et al: Effects of nonsteroidal anti-inflammatory drugs on postoperative renal function in normal adults. Cochrane Database of Systematic Reviews 2001; Issue Suomen Gastroenterologiyhdistys ja Suomen Reumatologinen Yhdistys: Tulehduskipulääkkeiden turvallinen käyttö. Käypä Hoito, Duodecim Henrich WL et al: Analgesics and the kidney: symmary and recommendations to the scientific advisory board of the national kidney foundation trom an ad hoc committee of the national kidney foundation. Am J Kidney Dis 1996; 27: Brater DC et al: Renal effects of COX-2-selective inhibitors (editorial review). Am J Nephrol 2001; 21 (1): Aitio ML: Munuaisten suojaaminen röntgenvarjoainevauriolta- onko FINNANEST Vol. 35 Nro
10 nesteistä tai lääkkeistä apua? (katsaus) Duodecim 1999; 47 (19): Davidson CJ et al: Cardiovascular and renal toxicity of a nonionic radiographic contrast agent after cardiac catherization. A prospective trial. Ann Intern Med 1989; 110: Porter GA: Radiocontrast-induced nephropathy. Nephrol Dial Transplant 1994; 9 (4): Morcos SK: Contrast media-induced nephrotoxicity questions and answers. Br J Radiol 1998; 71 : Berns AS: Nephrotoxocity of contrast media. Kidney Int 1989; 36: Swan SK: Amoniglycoside nephratoxicity. Semin Nephrol 1997; 17: Tune BM: Nephrotoxicity of beta-lactam antibiotics: mechanisms and strategies for prevention. Pediatr Nephrol 1997; 11: Beauchamp D et al: Ceftriaxone protects against tobramycin nephrotoxicity. Antimicrob Agents Chemoter 1994; 38: Wilson AP: Comparative safety of teicoplanin and vancomycin. Int J Antimicrob Agents 1998; 10: Bates DW et al: Correlates of acute renal failure in patients receiving parenteral amphotericin B. Kidney Int 2001; 60 (4): Eiam-Ong S et al: Studies on the mechanism of trimethoprim-induced hyperkalemia. Kidney Int 1996; 49: Saha H: Rabdomyolyysi huonosti tunnettu oireyhtymä. SLL 1993; 48 (18): Holt SG et Moore KP: Pathogenesis and treatment of renal dysfunction in rhabdomyolysis (review). Int Care Med 2001; 27 (5): Eckardt KU: Renal failure in liver disease. Int Care Med 1999; 25: Hampel H et al: Risk factors for the development of renal dysfunction in hospitalized patients with cirrhosis. Am J Gastroenterol 2001; 96 (7): Davison AM: Hepatorenal failure. Nephrol Dial Transplant 1996; 11(8) Lindgren L: Munuaisten toiminta ja leikkaus. Kirjassa: Anestesiologia ja tehohoito, toim. Rosenberg, Alahuhta, Kanto ja Takala, Duodecim MazzeRI, Callan CM et al: The effects of sevoflurane on serum creatinine and blood urea nitrogen concentrations: a retrospective, twenty-twocenter, comparative evaluation of renal function in adult surgical patients. Anest Analg 2000; 90 (3): Liano F et al: The spectrum of acute renal failure in the intensive care unit compared with that seen in other settings. The Madrid Acute Renal Failure Study Group. Kidney Int Suppl 1998; 66: DiehlJT et al: Complications of abdominal aortic reconstruction. An analysis of perioperative risk factors in 557 patients. Ann Surg 1983; 197: Päivi Ylä-Kolu, erikoistuva lääkäri Anestesia- ja teho-osasto,tays Kuva: Juhani Lassander 392 FINNANEST Vol. 35 Nro
Mitä teen, kun kreatiniiniarvo on suurentunut? Munuaisten sairauden tai toimintahäiriön seulonnassa riittävät anamneesin ja kliinisen
 Näin tutkin HEIKKI SAHA Mitä teen, kun kreatiniiniarvo on suurentunut? Munuaisten sairauden tai toimintahäiriön seulonnassa riittävät anamneesin ja kliinisen tutkimuksen lisäksi hyvin yksinkertaiset ja
Näin tutkin HEIKKI SAHA Mitä teen, kun kreatiniiniarvo on suurentunut? Munuaisten sairauden tai toimintahäiriön seulonnassa riittävät anamneesin ja kliinisen tutkimuksen lisäksi hyvin yksinkertaiset ja
Liite III. Muutokset valmisteyhteenvedon ja pakkausselosteen asianmukaisiin kohtiin
 Liite III Muutokset valmisteyhteenvedon ja pakkausselosteen asianmukaisiin kohtiin Huom: Tämä valmisteyhteenveto, myyntipäällysmerkinnät ja pakkausseloste on laadittu referral-menettelyn tuloksena. Jäsenvaltion
Liite III Muutokset valmisteyhteenvedon ja pakkausselosteen asianmukaisiin kohtiin Huom: Tämä valmisteyhteenveto, myyntipäällysmerkinnät ja pakkausseloste on laadittu referral-menettelyn tuloksena. Jäsenvaltion
Olmesartan medoxomil STADA. 10.11.2015, Versio V1.2 RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO
 Olmesartan medoxomil STADA 10.11.2015, Versio V1.2 RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO VI.2 Julkisen yhteenvedon osiot Olmesartan medoxomil STADA 10 mg kalvopäällysteiset tabletit Olmesartan
Olmesartan medoxomil STADA 10.11.2015, Versio V1.2 RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO VI.2 Julkisen yhteenvedon osiot Olmesartan medoxomil STADA 10 mg kalvopäällysteiset tabletit Olmesartan
PLENADREN RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO VERSIO 3.0
 PLENADREN RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO VERSIO 3.0 VI.2 VI.2.1 JULKISEN YHTEENVEDON OSIOT Tietoa sairauden esiintyvyydestä PLENADREN-valmistetta käytetään lisämunuaisten vajaatoiminnan
PLENADREN RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO VERSIO 3.0 VI.2 VI.2.1 JULKISEN YHTEENVEDON OSIOT Tietoa sairauden esiintyvyydestä PLENADREN-valmistetta käytetään lisämunuaisten vajaatoiminnan
Yleislääkäripäivät Munuaispotilaan lääkehoito. Risto Tertti Sisät. ja nefrol. el, dos. UTU/Vaasan keskussairaala, sisätaudit
 Yleislääkäripäivät 2018 Munuaispotilaan lääkehoito Risto Tertti Sisät. ja nefrol. el, dos. UTU/Vaasan keskussairaala, sisätaudit Munuaispotilaan lääkehoito? Miten määrätä lääkkeitä potilaille, joilla on
Yleislääkäripäivät 2018 Munuaispotilaan lääkehoito Risto Tertti Sisät. ja nefrol. el, dos. UTU/Vaasan keskussairaala, sisätaudit Munuaispotilaan lääkehoito? Miten määrätä lääkkeitä potilaille, joilla on
Munuaisen parenkyymisairaudet
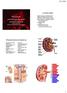 Verenkierron suunta 13.11.2012 Luennon sisältö Munuaisen parenkyymisairaudet Anne Räisänen-Sokolowski dosentti, erikoislääkäri HUSLAB, Transplantaatiopatologian laboratorio Munuaisen rakenteen ja toiminnan
Verenkierron suunta 13.11.2012 Luennon sisältö Munuaisen parenkyymisairaudet Anne Räisänen-Sokolowski dosentti, erikoislääkäri HUSLAB, Transplantaatiopatologian laboratorio Munuaisen rakenteen ja toiminnan
Verikaasuanalyysi. Esitys (anestesia)hoitajille. Vesa Lappeteläinen 3.10.2013
 Verikaasuanalyysi Esitys (anestesia)hoitajille Vesa Lappeteläinen 3.10.2013 Yleistä Yleensä valtimoverestä otettava verinäyte, joka analysoidaan vieritestianalysaattorilla Nopein tapa saada keskeistä tietoa
Verikaasuanalyysi Esitys (anestesia)hoitajille Vesa Lappeteläinen 3.10.2013 Yleistä Yleensä valtimoverestä otettava verinäyte, joka analysoidaan vieritestianalysaattorilla Nopein tapa saada keskeistä tietoa
Munuaiskeräsessä alkuvirtsa suodattuu virtsatilaan.
 KUVAT KERTOVAT Munuaisten toiminta II: Tubulus ja kokoojaputki Hannu Jalanko ja Christer Holmberg Munuaiskeräsessä alkuvirtsa suodattuu virtsatilaan. Se vastaa koostumukseltaan plasmaa vain proteiinit
KUVAT KERTOVAT Munuaisten toiminta II: Tubulus ja kokoojaputki Hannu Jalanko ja Christer Holmberg Munuaiskeräsessä alkuvirtsa suodattuu virtsatilaan. Se vastaa koostumukseltaan plasmaa vain proteiinit
Lipokaliini 2, NGAL. Neutrophil Gelatinase Associated Lipocalin 5.2.2010
 Lipokaliini 2, NGAL Neutrophil Gelatinase Associated Lipocalin akuutin munuaisvaurion uusi merkkiaine Dos. MarttiLalla 5.2.2010 Mistä puhun NGAL 5.2.2010 / ML 1. Yleistä munuaistutkimuksista it tki kit
Lipokaliini 2, NGAL Neutrophil Gelatinase Associated Lipocalin akuutin munuaisvaurion uusi merkkiaine Dos. MarttiLalla 5.2.2010 Mistä puhun NGAL 5.2.2010 / ML 1. Yleistä munuaistutkimuksista it tki kit
Tunne munuaisten toiminnan arvioinnin työkalut aikuisilla - Sic!
 Page 1 of 5 JULKAISTU NUMEROSSA 1/2018 TEEMAT Tunne munuaisten toiminnan arvioinnin työkalut aikuisilla Mika Kastarinen / Kirjoitettu 25.1.2018 / Julkaistu 9.4.2018 Lääkehoidon suunnittelussa munuaistoiminnan
Page 1 of 5 JULKAISTU NUMEROSSA 1/2018 TEEMAT Tunne munuaisten toiminnan arvioinnin työkalut aikuisilla Mika Kastarinen / Kirjoitettu 25.1.2018 / Julkaistu 9.4.2018 Lääkehoidon suunnittelussa munuaistoiminnan
ENDOTELIINIRESEPTORIT MUNUAISTEN VAJAATOIMINNASSA
 ENDOTELIINIRESEPTORIT MUNUAISTEN VAJAATOIMINNASSA Maria Sariola Syventävien opintojen kirjallinen työ Tampereen yliopisto Lääketieteen laitos / sisätaudit tammikuu/2013 Tampereen yliopisto Lääketieteen
ENDOTELIINIRESEPTORIT MUNUAISTEN VAJAATOIMINNASSA Maria Sariola Syventävien opintojen kirjallinen työ Tampereen yliopisto Lääketieteen laitos / sisätaudit tammikuu/2013 Tampereen yliopisto Lääketieteen
Varjoaineet ja munuaisfunktio. Lastenradiologian kurssi , Kuopio Laura Martelius
 Varjoaineet ja munuaisfunktio Lastenradiologian kurssi 6.-7.5.2015, Kuopio Laura Martelius S-Krea CIN AKI Contrast Induced Nephropathy Acute Kidney Injury Useimmiten munuaisfunktion huononeminen on lievää
Varjoaineet ja munuaisfunktio Lastenradiologian kurssi 6.-7.5.2015, Kuopio Laura Martelius S-Krea CIN AKI Contrast Induced Nephropathy Acute Kidney Injury Useimmiten munuaisfunktion huononeminen on lievää
VALMISTEYHTEENVETO 1. LÄÄKEVALMISTEEN NIMI. Mannitol Braun 150 mg/ml infuusioneste, liuos 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT
 VALMISTEYHTEENVETO 1. LÄÄKEVALMISTEEN NIMI Mannitol Braun 150 mg/ml infuusioneste, liuos 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT 1000 ml infuusionestettä sisältää 150 g mannitolia. Ominaisuudet: Teoreettinen
VALMISTEYHTEENVETO 1. LÄÄKEVALMISTEEN NIMI Mannitol Braun 150 mg/ml infuusioneste, liuos 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT 1000 ml infuusionestettä sisältää 150 g mannitolia. Ominaisuudet: Teoreettinen
Naproxen Orion 25 mg/ml oraalisuspensio. 26.10.2015, Versio 1.2 RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO
 Naproxen Orion 25 mg/ml oraalisuspensio 26.10.2015, Versio 1.2 RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO VI.2 VI.2.1 Julkisen yhteenvedon osiot Tietoa sairauden esiintyvyydestä Naproxen Orion on
Naproxen Orion 25 mg/ml oraalisuspensio 26.10.2015, Versio 1.2 RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO VI.2 VI.2.1 Julkisen yhteenvedon osiot Tietoa sairauden esiintyvyydestä Naproxen Orion on
AKUUTTI MUNUAISVAURIO
 EH1 AKUUTTI MUNUAISVAURIO Acute Kidney Injury (AKI) Eero Honkanen HUS/HYKS Medisiininen tulosyksikkö nefrologian klinikka 20.8.2012 Dia 1 EH1 Eero Honkanen Eero Honkanen; 28.8.2011 Munuaiset pettävät:
EH1 AKUUTTI MUNUAISVAURIO Acute Kidney Injury (AKI) Eero Honkanen HUS/HYKS Medisiininen tulosyksikkö nefrologian klinikka 20.8.2012 Dia 1 EH1 Eero Honkanen Eero Honkanen; 28.8.2011 Munuaiset pettävät:
HBV-tartuntaan liittyvien munuaisongelmien koulutusesite, joka sisältää myös kreatiniinin poistuman mittatikun
 HBV-tartuntaan liittyvien munuaisongelmien koulutusesite, joka sisältää myös kreatiniinin poistuman mittatikun Tärkeitä seikkoja huomioitavaksi: Tarkasta kaikkien potilaiden kreatiniinipuhdistuma ennen
HBV-tartuntaan liittyvien munuaisongelmien koulutusesite, joka sisältää myös kreatiniinin poistuman mittatikun Tärkeitä seikkoja huomioitavaksi: Tarkasta kaikkien potilaiden kreatiniinipuhdistuma ennen
Toiminnan kehitys ja järjestelyt
 Sisällys Toiminnan kehitys ja järjestelyt 1. Anestesian, tehohoidon, ensihoidon ja kivunhoidon järjestely 11 2. Anestesiologian ja tehohoidon osasto sairaalassa 23 3. Suomalaiset ja eurooppalaiset anestesiatoimintaa
Sisällys Toiminnan kehitys ja järjestelyt 1. Anestesian, tehohoidon, ensihoidon ja kivunhoidon järjestely 11 2. Anestesiologian ja tehohoidon osasto sairaalassa 23 3. Suomalaiset ja eurooppalaiset anestesiatoimintaa
PREDIALYYSI - kun munuaisesi eivät toimi normaalisti
 PREDIALYYSI - kun munuaisesi eivät toimi normaalisti Munuaiset ovat pavunmuotoiset elimet ja ne sijaitsevat selkärankasi kummallakin puolella keskimäärin puolessa välissä selkääsi. Munuaiset toimivat suodattimena.
PREDIALYYSI - kun munuaisesi eivät toimi normaalisti Munuaiset ovat pavunmuotoiset elimet ja ne sijaitsevat selkärankasi kummallakin puolella keskimäärin puolessa välissä selkääsi. Munuaiset toimivat suodattimena.
Kliinikko ja S-korsol/dU-korsol. 4.2.2009 Anna-Mari Koski Keski-Suomen keskussairaala
 Kliinikko ja S-korsol/dU-korsol 4.2.2009 Anna-Mari Koski Keski-Suomen keskussairaala Lisämunuaisen toiminnan tutkimiseen käytettävät t hormonitutkimukset Tutkimusaihe Perustutkimus Rasituskokeet Hyperkortisolismi
Kliinikko ja S-korsol/dU-korsol 4.2.2009 Anna-Mari Koski Keski-Suomen keskussairaala Lisämunuaisen toiminnan tutkimiseen käytettävät t hormonitutkimukset Tutkimusaihe Perustutkimus Rasituskokeet Hyperkortisolismi
Kreatiniiniarvo suurentunut mitä muuta tutkin?
 DIAGNOSTISIA ONGELMIA Kreatiniiniarvo suurentunut mitä muuta tutkin? Jukka Mustonen ja Ole Wirta Plasman kreatiniinin määritystä käytetään yleisesti munuaistoiminnan mittarina. Sen avulla tutkitaan glomerulusfiltraatiota,
DIAGNOSTISIA ONGELMIA Kreatiniiniarvo suurentunut mitä muuta tutkin? Jukka Mustonen ja Ole Wirta Plasman kreatiniinin määritystä käytetään yleisesti munuaistoiminnan mittarina. Sen avulla tutkitaan glomerulusfiltraatiota,
Inhalaatioanesteettien sydän- ja verenkiertovaikutukset
 Inhalaatioanesteettien sydän- ja verenkiertovaikutukset Teijo Saari, LT, Dos. Kliininen opettaja, erikoislääkäri Anestesiologia ja tehohoito/turun yliopisto teisaa@utu.fi Ennen anesteetteja, muistin virkistämiseksi
Inhalaatioanesteettien sydän- ja verenkiertovaikutukset Teijo Saari, LT, Dos. Kliininen opettaja, erikoislääkäri Anestesiologia ja tehohoito/turun yliopisto teisaa@utu.fi Ennen anesteetteja, muistin virkistämiseksi
HIV-tartuntaan liittyvien munuaisongelmien koulutusesite, joka sisältää myös kreatiniinin poistuman mittatikun
 HIV-tartuntaan liittyvien munuaisongelmien koulutusesite, joka sisältää myös kreatiniinin poistuman mittatikun HIV-positivisilla potilailla on suurentunut munuaisten vajaatoiminnan riski, joka edellyttää
HIV-tartuntaan liittyvien munuaisongelmien koulutusesite, joka sisältää myös kreatiniinin poistuman mittatikun HIV-positivisilla potilailla on suurentunut munuaisten vajaatoiminnan riski, joka edellyttää
Munuaisten toiminnallinen perusyksikkö on
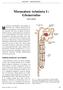 KUVAT KERTOVAT Munuaisen toiminta 1: Glomerulus Hannu Jalanko Munuaisten toiminnallinen perusyksikkö on nefroni (kuva 1). Niitä on yhdessä munuaisessa vajaa miljoona. Nefronit kehittyvät ennen syntymää,
KUVAT KERTOVAT Munuaisen toiminta 1: Glomerulus Hannu Jalanko Munuaisten toiminnallinen perusyksikkö on nefroni (kuva 1). Niitä on yhdessä munuaisessa vajaa miljoona. Nefronit kehittyvät ennen syntymää,
TYYPIN 2 DIABETES Mikä on tyypin 2 diabetes?
 TYYPIN 2 DIABETES Mikä on tyypin 2 diabetes? Sisällys Mitä tarkoittaa tyypin 2 diabetes (T2D)? Mihin T2D vaikuttaa? Miten T2D hoidetaan? T2D hoidon seuranta Mitä nämä kokeet ja tutkimukset kertovat? Muistiinpanot
TYYPIN 2 DIABETES Mikä on tyypin 2 diabetes? Sisällys Mitä tarkoittaa tyypin 2 diabetes (T2D)? Mihin T2D vaikuttaa? Miten T2D hoidetaan? T2D hoidon seuranta Mitä nämä kokeet ja tutkimukset kertovat? Muistiinpanot
TÄRKEÄÄ MUNUAISTURVALLISUUSTIETOA VIREADIN KÄYTÖSTÄ
 TÄRKEÄÄ MUNUAISTURVALLISUUSTIETOA VIREADIN KÄYTÖSTÄ 30. huhtikuuta 2008 Arvoisa lääkäri, Viread (tenofoviiridisoproksiilifumaraatti, tenofoviiri DF) Koska Vireadin käyttö on hyväksytty HIV:in hoidon lisäksi
TÄRKEÄÄ MUNUAISTURVALLISUUSTIETOA VIREADIN KÄYTÖSTÄ 30. huhtikuuta 2008 Arvoisa lääkäri, Viread (tenofoviiridisoproksiilifumaraatti, tenofoviiri DF) Koska Vireadin käyttö on hyväksytty HIV:in hoidon lisäksi
VALMISTEYHTEENVETO. Tabletti. Beige tai vaaleanruskea, soikea tabletti, jossa molemmilla puolilla jakouurre, 11 x 5,5 mm. Tabletti voidaan puolittaa.
 1. ELÄINLÄÄKKEEN NIMI Fortekor vet. 5 mg, tabletti kissoille ja koirille VALMISTEYHTEENVETO 2. LAADULLINEN JA MÄÄRÄLLINEN KOOSTUMUS Vaikuttava aine: benatsepriilihydrokloridi 5 mg Täydellinen apuaineluettelo,
1. ELÄINLÄÄKKEEN NIMI Fortekor vet. 5 mg, tabletti kissoille ja koirille VALMISTEYHTEENVETO 2. LAADULLINEN JA MÄÄRÄLLINEN KOOSTUMUS Vaikuttava aine: benatsepriilihydrokloridi 5 mg Täydellinen apuaineluettelo,
MORBIDIOBEESIN POTILAAN ANESTESIA. Seppo Alahuhta Anestesiologian klinikka Oulun yliopisto
 MORBIDIOBEESIN POTILAAN ANESTESIA Seppo Alahuhta Anestesiologian klinikka Oulun yliopisto Tavoitteena on, että kuulijalla on esityksen jälkeen tiedossa Lihavuuden esiintyvyys Lihavuuden aiheuttamat patofysiologiset
MORBIDIOBEESIN POTILAAN ANESTESIA Seppo Alahuhta Anestesiologian klinikka Oulun yliopisto Tavoitteena on, että kuulijalla on esityksen jälkeen tiedossa Lihavuuden esiintyvyys Lihavuuden aiheuttamat patofysiologiset
Vammapotilaan kivunhoito, Jouni Kurola erikoislääkäri, KYS
 1 Vammapotilaan kivunhoito Jouni Kurola KYS Vammautuneen erityispiirteet Tajunnan muutokset Hengitystie-ongelmat Hengitysongelmat Verenkierron epävakaus Erilaiset vammat Yksittäiset raajavammat kivunhoito
1 Vammapotilaan kivunhoito Jouni Kurola KYS Vammautuneen erityispiirteet Tajunnan muutokset Hengitystie-ongelmat Hengitysongelmat Verenkierron epävakaus Erilaiset vammat Yksittäiset raajavammat kivunhoito
PREDIALYYSI - kun munuaisesi eivät toimi normaalisti
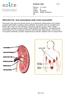 Sisäinen ohje 1 (5) PREDIALYYSI - kun munuaisesi eivät toimi normaalisti Munuaiset ovat pavunmuotoiset elimet ja ne sijaitsevat selkärankasi kummallakin puolella keskimäärin puolessa välissä selkääsi.
Sisäinen ohje 1 (5) PREDIALYYSI - kun munuaisesi eivät toimi normaalisti Munuaiset ovat pavunmuotoiset elimet ja ne sijaitsevat selkärankasi kummallakin puolella keskimäärin puolessa välissä selkääsi.
Diabeettisen ketoasidoosin hoito
 Diabeettisen ketoasidoosin hoito 31.01.2014 Nina Hutri-Kähönen Lastentautien kliininen opettaja Lastenklinikka TAYS Diabeettinen ketoasidoosi vuosittain TAYS:n lasten teho-osastolla hoidetaan n. 20 diabeettista
Diabeettisen ketoasidoosin hoito 31.01.2014 Nina Hutri-Kähönen Lastentautien kliininen opettaja Lastenklinikka TAYS Diabeettinen ketoasidoosi vuosittain TAYS:n lasten teho-osastolla hoidetaan n. 20 diabeettista
Munuaisten akuutin vajaatoiminnan merkkiaineet palovammapotilailla
 Munuaisten akuutin vajaatoiminnan merkkiaineet palovammapotilailla Ilmari Rakkolainen, LK 29.9.2011 Tutkielma Ohjaaja: dos. Jyrki Vuola Helsingin Yliopisto Lääketieteellinen tiedekunta ilmari.rakkolainen@helsinki.fi
Munuaisten akuutin vajaatoiminnan merkkiaineet palovammapotilailla Ilmari Rakkolainen, LK 29.9.2011 Tutkielma Ohjaaja: dos. Jyrki Vuola Helsingin Yliopisto Lääketieteellinen tiedekunta ilmari.rakkolainen@helsinki.fi
Julkisen yhteenvedon osiot
 Olmestad Comp 20 mg/12,5 mg kalvopäällysteinen tabletti Olmestad Comp 20 mg/25 mg kalvopäällysteinen tabletti 17.12.2015, versio V1.3 RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO VI.2 Julkisen yhteenvedon
Olmestad Comp 20 mg/12,5 mg kalvopäällysteinen tabletti Olmestad Comp 20 mg/25 mg kalvopäällysteinen tabletti 17.12.2015, versio V1.3 RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO VI.2 Julkisen yhteenvedon
Bakteerimeningiitti tänään. Tuomas Nieminen 23.9.2015
 Bakteerimeningiitti tänään Tuomas Nieminen 23.9.2015 Meningiitti Lukinkalvon, pehmytkalvon (pia mater) ja selkäydinnesteen inflammaatio/infektio; likvorissa valkosolujen ylimäärä Tulehdus leviää subaraknoidaalisessa
Bakteerimeningiitti tänään Tuomas Nieminen 23.9.2015 Meningiitti Lukinkalvon, pehmytkalvon (pia mater) ja selkäydinnesteen inflammaatio/infektio; likvorissa valkosolujen ylimäärä Tulehdus leviää subaraknoidaalisessa
Pulmonaali hypertensio perioperatiivinen hoito. Markku Salmenperä Angiologiayhdistys 1.4.2011
 Pulmonaali hypertensio perioperatiivinen hoito Markku Salmenperä Angiologiayhdistys 1.4.2011 Pulmonaalihypertensio perioperatiivisena haasteena PAH potilaan kirurgia Koholla oleva keuhkoverenkierron vastus
Pulmonaali hypertensio perioperatiivinen hoito Markku Salmenperä Angiologiayhdistys 1.4.2011 Pulmonaalihypertensio perioperatiivisena haasteena PAH potilaan kirurgia Koholla oleva keuhkoverenkierron vastus
Neurokirugisen potilaan nestehoito. LT Ann-Christine Lindroos HYKS, Töölön sairaala
 Neurokirugisen potilaan nestehoito LT Ann-Christine Lindroos HYKS, Töölön sairaala 80% brain tissue 10% blood 10% cerebrospinal fluid Nestehoidon tavoitteet riittävä verenkierto: aivojen perfuusiopaine
Neurokirugisen potilaan nestehoito LT Ann-Christine Lindroos HYKS, Töölön sairaala 80% brain tissue 10% blood 10% cerebrospinal fluid Nestehoidon tavoitteet riittävä verenkierto: aivojen perfuusiopaine
VALMISTEYHTEENVETO 1. LÄÄKEVALMISTEEN NIMI. Tertensif 2,5 mg tabletti. 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT
 VALMISTEYHTEENVETO 1. LÄÄKEVALMISTEEN NIMI Tertensif 2,5 mg tabletti. 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT Indapamidi 2,5 mg kalvopäällysteistä tablettia kohden. Apuaineet: 59.25 mg laktoosimonohydraattia.
VALMISTEYHTEENVETO 1. LÄÄKEVALMISTEEN NIMI Tertensif 2,5 mg tabletti. 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT Indapamidi 2,5 mg kalvopäällysteistä tablettia kohden. Apuaineet: 59.25 mg laktoosimonohydraattia.
Lääkeaineet ja toksiinit DILD. Johanna Arola Haartman-instituutti HY ja HUSLAB
 Lääkeaineet ja toksiinit DILD Johanna Arola Haartman-instituutti HY ja HUSLAB DILD - Sisältö Taustaa Mekanismia Morfologiaa Paljon esimerkkejä Miten selvitellä? Take home DILD Drug induced liver disease
Lääkeaineet ja toksiinit DILD Johanna Arola Haartman-instituutti HY ja HUSLAB DILD - Sisältö Taustaa Mekanismia Morfologiaa Paljon esimerkkejä Miten selvitellä? Take home DILD Drug induced liver disease
Kissa: Leikkauksen jälkeisen kivun lievitys kohdun ja munasarjojen poistoleikkauksen sekä pienten pehmytkudoskirurgisten toimenpiteiden jälkeen.
 1. ELÄINLÄÄKKEEN NIMI Acticam 5 mg/ml injektioneste, liuos koirille ja kissoille 2. LAADULLINEN JA MÄÄRÄLLINEN KOOSTUMUS Yksi ml Acticam 5 mg/ml injektionesteliuosta sisältää: Vaikuttavat aineet Meloksikaami
1. ELÄINLÄÄKKEEN NIMI Acticam 5 mg/ml injektioneste, liuos koirille ja kissoille 2. LAADULLINEN JA MÄÄRÄLLINEN KOOSTUMUS Yksi ml Acticam 5 mg/ml injektionesteliuosta sisältää: Vaikuttavat aineet Meloksikaami
Kohonnut verenpaine Vaitelias vaaratekijä. Kimmo Kontula Sisätautiopin professori, ylilääkäri HY ja HYKS Labquality Days 11.02.
 Kohonnut verenpaine Vaitelias vaaratekijä Kimmo Kontula Sisätautiopin professori, ylilääkäri HY ja HYKS Labquality Days 11.02.2016 Ihmiskunnan kriittisen tärkeät sairaudet ja riskitekijät Global Burden
Kohonnut verenpaine Vaitelias vaaratekijä Kimmo Kontula Sisätautiopin professori, ylilääkäri HY ja HYKS Labquality Days 11.02.2016 Ihmiskunnan kriittisen tärkeät sairaudet ja riskitekijät Global Burden
LIITE III VALMISTEYHTEENVEDON JA PAKKAUSSELOSTEEN OLEELLISET OSAT
 LIITE III VALMISTEYHTEENVEDON JA PAKKAUSSELOSTEEN OLEELLISET OSAT Huomautus: Nämä valmisteyhteenvedon ja pakkausselosteen muutokset ovat voimassa komission päätöksen ajankohtana. Komission päätöksen jälkeen
LIITE III VALMISTEYHTEENVEDON JA PAKKAUSSELOSTEEN OLEELLISET OSAT Huomautus: Nämä valmisteyhteenvedon ja pakkausselosteen muutokset ovat voimassa komission päätöksen ajankohtana. Komission päätöksen jälkeen
Akuutti maksan vajaatoiminta. Määritelmä Aiemmin terveen henkilön maksan pettäminen johtaa enkefalopatiaan kahdeksassa viikossa
 Vatsa 4: maksa 1. Akuutti maksan vajaatoiminta 2. Hepatiitti B ja C: tartunta, taudinkulku ja näiden vertailu 3. Kroonisen hepatiitin syyt 4. Maksakirroosin syyt, oireet ja hoito 5. Maksabiopsian aiheet
Vatsa 4: maksa 1. Akuutti maksan vajaatoiminta 2. Hepatiitti B ja C: tartunta, taudinkulku ja näiden vertailu 3. Kroonisen hepatiitin syyt 4. Maksakirroosin syyt, oireet ja hoito 5. Maksabiopsian aiheet
Feokromosytoomapotilaan anestesia
 Feokromosytoomapotilaan anestesia Leila Niemi-Murola dosentti, MME, lääkärikouluttajan erityispätevyys, AFAMEE kliininen opettaja Clinicum, HY ja TutKA, HYKS Feokromosytooma Insidenssi 1/400 000 - verenpainetautia
Feokromosytoomapotilaan anestesia Leila Niemi-Murola dosentti, MME, lääkärikouluttajan erityispätevyys, AFAMEE kliininen opettaja Clinicum, HY ja TutKA, HYKS Feokromosytooma Insidenssi 1/400 000 - verenpainetautia
Elvytys: Erityisryhmät
 2010 -> 2015 Elvytys: Erityisryhmät Markus Lyyra Vt ylilääkäri Päivystys, tehohoito ja ensihoito HUS Porvoon sha Akuuttihoitopäivät lemmenlaivalla 2016 Otsikoita Erityissyitä: Hypoksia, Hypo/hyperkalemia,
2010 -> 2015 Elvytys: Erityisryhmät Markus Lyyra Vt ylilääkäri Päivystys, tehohoito ja ensihoito HUS Porvoon sha Akuuttihoitopäivät lemmenlaivalla 2016 Otsikoita Erityissyitä: Hypoksia, Hypo/hyperkalemia,
LEIKKAUKSEEN VALMISTAUTUMINEN JA KIVUNHOITO
 LEIKKAUKSEEN VALMISTAUTUMINEN JA KIVUNHOITO HANNU KOKKI ANESTESIOLOGIAN PROFESSORI, UEF HOITAVA TAHO: 2 KYSYMYSTÄ 1. MIKSI MURTUI LEIKKAUKSEEN VALMISTAUTUMINEN 2. TOIPUMINEN LEIKKAUKSEN JÄLKEEN KIVUN HOITO
LEIKKAUKSEEN VALMISTAUTUMINEN JA KIVUNHOITO HANNU KOKKI ANESTESIOLOGIAN PROFESSORI, UEF HOITAVA TAHO: 2 KYSYMYSTÄ 1. MIKSI MURTUI LEIKKAUKSEEN VALMISTAUTUMINEN 2. TOIPUMINEN LEIKKAUKSEN JÄLKEEN KIVUN HOITO
RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO
 Numeta G16E, Numeta G19E 2332015, Versio 30 RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO VI2 Julkisen yhteenvedon osiot VI21 Tietoa sairauden esiintyvyydestä Joillakin sairaalapotilailla ei välttämättä
Numeta G16E, Numeta G19E 2332015, Versio 30 RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO VI2 Julkisen yhteenvedon osiot VI21 Tietoa sairauden esiintyvyydestä Joillakin sairaalapotilailla ei välttämättä
Virtsatiekomplikaatiot. Päivi Härkki GKS päivät 14.10.2011
 Virtsatiekomplikaatiot Päivi Härkki GKS päivät 14.10.2011 diagnostisissa laparoskopioissa riski olematon LH:ssa 0.3% dg peroperatiivisesti vain 10% poltto suurin syyllinen Uretervaurio LH:n uretervauriot
Virtsatiekomplikaatiot Päivi Härkki GKS päivät 14.10.2011 diagnostisissa laparoskopioissa riski olematon LH:ssa 0.3% dg peroperatiivisesti vain 10% poltto suurin syyllinen Uretervaurio LH:n uretervauriot
Appendisiitin diagnostiikka
 Appendisiitti score Panu Mentula LT, gastrokirurgi HYKS Appendisiitin diagnostiikka Anamneesi Kliiniset löydökset Laboratoriokokeet Ł Epätarkka diagnoosi, paljon turhia leikkauksia 1 Insidenssi ja diagnostinen
Appendisiitti score Panu Mentula LT, gastrokirurgi HYKS Appendisiitin diagnostiikka Anamneesi Kliiniset löydökset Laboratoriokokeet Ł Epätarkka diagnoosi, paljon turhia leikkauksia 1 Insidenssi ja diagnostinen
K&V kasvattajaseminaari 16.10.2005 Marjukka Sarkanen
 An update on the diagnosis of proteinuria in dogs Oct 1, 2003 By: Johanna Frank, DVM, Dipl. ACVIM PLN: Vioittuneet munuaiskeräset (glomerulus) laskevat veren proteiinin (albumiini) virtsaan. Syitä: glomerulonefriitti
An update on the diagnosis of proteinuria in dogs Oct 1, 2003 By: Johanna Frank, DVM, Dipl. ACVIM PLN: Vioittuneet munuaiskeräset (glomerulus) laskevat veren proteiinin (albumiini) virtsaan. Syitä: glomerulonefriitti
VALMISTEYHTEENVETO. Valkoinen tai melkein valkoinen, pyöreä, kupera, jakouurteellinen, päällystämätön tabletti, halkaisija 13 mm.
 VALMISTEYHTEENVETO 1. LÄÄKEVALMISTEEN NIMI Furesis 500 mg tabletti 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT Yksi tabletti sisältää 500,0 mg furosemidia Täydellinen apuaineluettelo, ks. kohta 6.1. 3. LÄÄKEMUOTO
VALMISTEYHTEENVETO 1. LÄÄKEVALMISTEEN NIMI Furesis 500 mg tabletti 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT Yksi tabletti sisältää 500,0 mg furosemidia Täydellinen apuaineluettelo, ks. kohta 6.1. 3. LÄÄKEMUOTO
Munuaispotilaan kohonneen verenpaineen hoito. Suomen verenpaineyhdistyksen syyskokous 5.9.2015 Karri Helin
 Munuaispotilaan kohonneen verenpaineen hoito Suomen verenpaineyhdistyksen syyskokous 5.9.2015 Karri Helin LT, tutkimustyö hypertensiosta ja nefrologiasta sisätautien ja nefrologian erikoislääkäri European
Munuaispotilaan kohonneen verenpaineen hoito Suomen verenpaineyhdistyksen syyskokous 5.9.2015 Karri Helin LT, tutkimustyö hypertensiosta ja nefrologiasta sisätautien ja nefrologian erikoislääkäri European
PYL Timo Tuovinen Lääkäriliitto, Lapin keskussairaala, Oulun yo. Kyy puri
 PYL Timo Tuovinen Lääkäriliitto, Lapin keskussairaala, Oulun yo Kyy puri 1 Ainoan myrkkykäärmeemme YLE Uutisgrafiikka 2 Tapauksia / 100 000 asukasta Pikkulapset alttiimpia, U puolet käteen nostaessa 9
PYL Timo Tuovinen Lääkäriliitto, Lapin keskussairaala, Oulun yo Kyy puri 1 Ainoan myrkkykäärmeemme YLE Uutisgrafiikka 2 Tapauksia / 100 000 asukasta Pikkulapset alttiimpia, U puolet käteen nostaessa 9
Verisuonen toiminnan säätely ja siihen vaikuttavat lääkeaineet
 venytysanturi Suonen pala Verisuonen toiminnan säätely ja siihen vaikuttavat lääkeaineet Farmakologian kurssityö Sydän, verenkierto ja munuainen Syksy 2012 Valtimo- ja laskimosuonen rakenne Verisuonen
venytysanturi Suonen pala Verisuonen toiminnan säätely ja siihen vaikuttavat lääkeaineet Farmakologian kurssityö Sydän, verenkierto ja munuainen Syksy 2012 Valtimo- ja laskimosuonen rakenne Verisuonen
7. MAKSA JA MUNUAISET
 7. MAKSA JA MUNUAISET 7.1. Maksa myrkkyjentuhoaja SIJAINTI: Vatsaontelon yläosassa, oikealla puolella, välittömästi pallean alla Painaa reilun kilon RAKENNE: KAKSI LOHKOA: VASEN JA OIKEA (suurempi), VÄLISSÄ
7. MAKSA JA MUNUAISET 7.1. Maksa myrkkyjentuhoaja SIJAINTI: Vatsaontelon yläosassa, oikealla puolella, välittömästi pallean alla Painaa reilun kilon RAKENNE: KAKSI LOHKOA: VASEN JA OIKEA (suurempi), VÄLISSÄ
NEUROKIRURGINEN LAPSIPOTILAS SALIN JÄLKEEN. Riikka Takala, LT
 NEUROKIRURGINEN LAPSIPOTILAS SALIN JÄLKEEN Riikka Takala, LT riikka.takala@gmail.com SULAT Turku 2016 1 kpa G PaCO2 F CBV G 8-10 ml CBV G 0.4 ml F ICP G 1 mmhg Riikka Takala 2 2/9/16 Ikä ICP mmhg CPP mmhg
NEUROKIRURGINEN LAPSIPOTILAS SALIN JÄLKEEN Riikka Takala, LT riikka.takala@gmail.com SULAT Turku 2016 1 kpa G PaCO2 F CBV G 8-10 ml CBV G 0.4 ml F ICP G 1 mmhg Riikka Takala 2 2/9/16 Ikä ICP mmhg CPP mmhg
PENTHROX (metoksifluraani) Ohjeita lääkkeen antamiseen
 PENTHROX (metoksifluraani) TÄRKEÄÄ TIETOA RISKIEN MINIMOINNISTA TERVEYDENHUOLLON AMMATTILAISILLE LUE HUOLELLISESTI ENNEN METOKSIFLURAANIN ANTAMISTA ÄLÄ HÄVITÄ Hyvä terveydenhuollon ammattilainen, Alla
PENTHROX (metoksifluraani) TÄRKEÄÄ TIETOA RISKIEN MINIMOINNISTA TERVEYDENHUOLLON AMMATTILAISILLE LUE HUOLELLISESTI ENNEN METOKSIFLURAANIN ANTAMISTA ÄLÄ HÄVITÄ Hyvä terveydenhuollon ammattilainen, Alla
NEUROKIRURGINEN LAPSIPOTILAS SALISSA
 NEUROKIRURGINEN LAPSIPOTILAS SALISSA ari.ka4la@tyks.fi SULAT- kokous/ Turku 2016 Hydrokefalus Courtsesy by Dr V. Vuorinen TUUMORIT Courtesy by Dr V. Vuorinen PATOFYSIOLOGIAA VAMMAT Courtesy by Dr V. Vuorinen
NEUROKIRURGINEN LAPSIPOTILAS SALISSA ari.ka4la@tyks.fi SULAT- kokous/ Turku 2016 Hydrokefalus Courtsesy by Dr V. Vuorinen TUUMORIT Courtesy by Dr V. Vuorinen PATOFYSIOLOGIAA VAMMAT Courtesy by Dr V. Vuorinen
Muutoksia valmistetietojen sanamuotoon otteita PRAC:n signaaleja koskevista suosituksista
 25 January 2018 EMA/PRAC/35606/2018 Pharmacovigilance Risk Assessment Committee (PRAC) Muutoksia valmistetietojen sanamuotoon otteita PRAC:n signaaleja koskevista suosituksista Hyväksytty PRAC:n 8.-11.
25 January 2018 EMA/PRAC/35606/2018 Pharmacovigilance Risk Assessment Committee (PRAC) Muutoksia valmistetietojen sanamuotoon otteita PRAC:n signaaleja koskevista suosituksista Hyväksytty PRAC:n 8.-11.
Postpartum hysterektomia miksi, milloin, miten?
 Postpartum hysterektomia miksi, milloin, miten? Jyrki Jalkanen GKS 10 v. 23.9.2010 Helsinki Mikä? Yleensä Joko alatiesynnytyksen tai kesirinleikkauksen yhteydessä tai puerperiumissa tehtävä kohdun poisto
Postpartum hysterektomia miksi, milloin, miten? Jyrki Jalkanen GKS 10 v. 23.9.2010 Helsinki Mikä? Yleensä Joko alatiesynnytyksen tai kesirinleikkauksen yhteydessä tai puerperiumissa tehtävä kohdun poisto
VALMISTEYHTEENVETO. Addex-Kaliumklorid 150 mg/ml infuusiokonsentraatti. Osmolaliteetti: noin 4 000 mosm/kg vettä ph: noin 4
 VALMISTEYHTEENVETO 1. LÄÄKEVALMISTEEN NIMI Addex-Kaliumklorid 150 mg/ml infuusiokonsentraatti 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT 1 ml Addex-Kaliumkloridia sisältää: Kaliumkloridi 150 mg/ml, joka vastaa
VALMISTEYHTEENVETO 1. LÄÄKEVALMISTEEN NIMI Addex-Kaliumklorid 150 mg/ml infuusiokonsentraatti 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT 1 ml Addex-Kaliumkloridia sisältää: Kaliumkloridi 150 mg/ml, joka vastaa
Leikkausasennot. Raija Lehto LL, Anestesian eval KYS, Operatiiviset tukipalvelut ja tehohoito
 Leikkausasennot Raija Lehto LL, Anestesian eval KYS, Operatiiviset tukipalvelut ja tehohoito Leikkausasento ja anestesia Kirurgille mieleinen asento tuottaa epäsuotuisia fysiologisia seuraamuksia hypotensio
Leikkausasennot Raija Lehto LL, Anestesian eval KYS, Operatiiviset tukipalvelut ja tehohoito Leikkausasento ja anestesia Kirurgille mieleinen asento tuottaa epäsuotuisia fysiologisia seuraamuksia hypotensio
Autoimmuunitaudit: osa 1
 Autoimmuunitaudit: osa 1 Autoimmuunitaute tunnetaan yli 80. Ne ovat kroonisia sairauksia, joiden syntymekanismia eli patogeneesiä ei useimmissa tapauksissa ymmärretä. Tautien esiintyvyys vaihtelee maanosien,
Autoimmuunitaudit: osa 1 Autoimmuunitaute tunnetaan yli 80. Ne ovat kroonisia sairauksia, joiden syntymekanismia eli patogeneesiä ei useimmissa tapauksissa ymmärretä. Tautien esiintyvyys vaihtelee maanosien,
Aikuisiällä alkavan astman ennuste. Astma- ja allergiapäivät 22.1.2015 LT Leena Tuomisto Seinäjoen Keskussairaala
 Aikuisiällä alkavan astman ennuste Astma- ja allergiapäivät 22.1.2015 LT Leena Tuomisto Seinäjoen Keskussairaala Astman ennusteen mittareita Paraneeko astma kehittyykö remissio? Tarvitaanko jatkuvaa lääkehoitoa?
Aikuisiällä alkavan astman ennuste Astma- ja allergiapäivät 22.1.2015 LT Leena Tuomisto Seinäjoen Keskussairaala Astman ennusteen mittareita Paraneeko astma kehittyykö remissio? Tarvitaanko jatkuvaa lääkehoitoa?
Väestö ikääntyy lisääntyykö suoliston verenkiertohäiriöt. Markku Pajala 19.9.2013
 Väestö ikääntyy lisääntyykö suoliston verenkiertohäiriöt Markku Pajala 19.9.2013 Ainakin Ruotsissa Acosta, Incidence of acute T-E occlusion of SMA, obduktioaineisto, Eur J Endovasc surg 2004 määritelmä
Väestö ikääntyy lisääntyykö suoliston verenkiertohäiriöt Markku Pajala 19.9.2013 Ainakin Ruotsissa Acosta, Incidence of acute T-E occlusion of SMA, obduktioaineisto, Eur J Endovasc surg 2004 määritelmä
Liite II. Muutokset valmisteyhteenvedon ja pakkausselosteen asianmukaisiin kohtiin
 Liite II Muutokset valmisteyhteenvedon ja pakkausselosteen asianmukaisiin kohtiin 6 Angiotensiinikonvertaasin estäjiä (ACE:n estäjiä) benatsepriilia, kaptopriilia, silatsapriilia, delapriilia, enalapriilia,
Liite II Muutokset valmisteyhteenvedon ja pakkausselosteen asianmukaisiin kohtiin 6 Angiotensiinikonvertaasin estäjiä (ACE:n estäjiä) benatsepriilia, kaptopriilia, silatsapriilia, delapriilia, enalapriilia,
ELINPATOLOGIAN RYHMÄOPETUS MUNUAINEN
 ELINPATOLOGIAN RYHMÄOPETUS MUNUAINEN KYSYMYKSET: 1. Glomeruluksen rakenne. Mihin seikkoihin perustuu valikoiva läpäiseväisyys veri- ja virtsatilan välillä? 2. Glomerulusvaurion mekanismit A. Immunologiset
ELINPATOLOGIAN RYHMÄOPETUS MUNUAINEN KYSYMYKSET: 1. Glomeruluksen rakenne. Mihin seikkoihin perustuu valikoiva läpäiseväisyys veri- ja virtsatilan välillä? 2. Glomerulusvaurion mekanismit A. Immunologiset
RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO
 Kalii chloridum/glucosum B. Braun 1,5 mg/ml + 50 mg/ml infuusioneste, liuos Kalii chloridum/glucosum B. Braun 3 mg/ml + 50 mg/ml infuusioneste, liuos Kalii chloridum/natrii chloridum B. Braun 1,5 mg/ml
Kalii chloridum/glucosum B. Braun 1,5 mg/ml + 50 mg/ml infuusioneste, liuos Kalii chloridum/glucosum B. Braun 3 mg/ml + 50 mg/ml infuusioneste, liuos Kalii chloridum/natrii chloridum B. Braun 1,5 mg/ml
HENGITYSKAASUJEN VAIHTO
 HENGITYSKAASUJEN VAIHTO Tarja Stenberg KAASUJENVAIHDON VAIHEET Happi keuhkoista vereen -diffuusio alveolista kapillaariin -ventilaatio-perfuusio suhde Happi veressä kudokseen -sitoutuminen hemoglobiiniin
HENGITYSKAASUJEN VAIHTO Tarja Stenberg KAASUJENVAIHDON VAIHEET Happi keuhkoista vereen -diffuusio alveolista kapillaariin -ventilaatio-perfuusio suhde Happi veressä kudokseen -sitoutuminen hemoglobiiniin
Kivun lääkehoidon seuranta. Lääkehoidon päivä 19.3.2015 APS-kipuhoitaja Päivi Kuusisto
 Kivun lääkehoidon seuranta Lääkehoidon päivä 19.3.2015 APS-kipuhoitaja Päivi Kuusisto fifthvital singn viides elintärkeä toiminto Pulssi Hengitys Kehonlämpö, Diureesi RR K i p u Kivunhoidon portaat. mukaillen
Kivun lääkehoidon seuranta Lääkehoidon päivä 19.3.2015 APS-kipuhoitaja Päivi Kuusisto fifthvital singn viides elintärkeä toiminto Pulssi Hengitys Kehonlämpö, Diureesi RR K i p u Kivunhoidon portaat. mukaillen
TYYPIN 2 DIABETES Lisäsairaudet - hoito ja seuranta
 TYYPIN 2 DIABETES Lisäsairaudet - hoito ja seuranta Sisällys T2D lisäsairaudet Sydän ja verisuonet Munuaiset Hermosto Jalat Silmät Suu 4 7 10 11 12 13 14 Sydän ja verisuonet Diabeetikoiden yleisin kuolinsyy
TYYPIN 2 DIABETES Lisäsairaudet - hoito ja seuranta Sisällys T2D lisäsairaudet Sydän ja verisuonet Munuaiset Hermosto Jalat Silmät Suu 4 7 10 11 12 13 14 Sydän ja verisuonet Diabeetikoiden yleisin kuolinsyy
Jardiance-valmisteen (empagliflotsiini) riskienhallintasuunnitelman (RMP) yhteenveto
 EMA/188850/2014 Jardiance-valmisteen (empagliflotsiini) riskienhallintasuunnitelman (RMP) yhteenveto Tämä on Jardiance-valmisteen riskienhallintasuunnitelman yhteenveto, jossa esitetään toimenpiteet, joilla
EMA/188850/2014 Jardiance-valmisteen (empagliflotsiini) riskienhallintasuunnitelman (RMP) yhteenveto Tämä on Jardiance-valmisteen riskienhallintasuunnitelman yhteenveto, jossa esitetään toimenpiteet, joilla
Tässä osassa on tietoa kivunlievityksestä lääkkein nielurisaleikkauksen jälkeen. Voit laskea oikean kipulääkeannoksen lapsellesi.
 Kivunlievitys Tässä osassa on tietoa kivunlievityksestä lääkkein nielurisaleikkauksen jälkeen. Voit laskea oikean kipulääkeannoksen lapsellesi. Huomaa, että tämä kivunlievitysohje pätee vain, jos lapsella
Kivunlievitys Tässä osassa on tietoa kivunlievityksestä lääkkein nielurisaleikkauksen jälkeen. Voit laskea oikean kipulääkeannoksen lapsellesi. Huomaa, että tämä kivunlievitysohje pätee vain, jos lapsella
Timo Kaakinen LT, anest el OYS 4.10.2013 SASH-päivät Oulu
 Timo Kaakinen LT, anest el OYS 4.10.2013 SASH-päivät Oulu ACS Voi ilmaantua missä tahansa suljetussa kehon tilassa Ortopediassa ja käsikirurgiassa yleisimmät sijainnit ovat: Sääri Reisi Kyynärvarsi Mannion
Timo Kaakinen LT, anest el OYS 4.10.2013 SASH-päivät Oulu ACS Voi ilmaantua missä tahansa suljetussa kehon tilassa Ortopediassa ja käsikirurgiassa yleisimmät sijainnit ovat: Sääri Reisi Kyynärvarsi Mannion
Urologiset vammat. Hanna Vasarainen HUS Urologian klinikka 5.2.2010
 Urologiset vammat Hanna Vasarainen HUS Urologian klinikka 5.2.2010 Munuaisvammat Kaikista vammoista munuaisen osuus on 1 5 % Vatsavammojen yhteydessä munuaisvamma 10 20 %:lla 30 50 % virtsa- ja sukuelinvammoista
Urologiset vammat Hanna Vasarainen HUS Urologian klinikka 5.2.2010 Munuaisvammat Kaikista vammoista munuaisen osuus on 1 5 % Vatsavammojen yhteydessä munuaisvamma 10 20 %:lla 30 50 % virtsa- ja sukuelinvammoista
HELSINGIN KAUPUNKI PÖYTÄKIRJA 6/2010 1 TERVEYSLAUTAKUNTA 4.5.2010
 HELSINGIN KAUPUNKI PÖYTÄKIRJA 6/2010 1 117 LAUSUNTO KORVATULEHDUSTEN HOITOA KOSKEVASTA VALTUUSTOALOITTEESTA Terke 2010-575 Esityslistan asia TJA/8 TJA Terveyslautakunta päätti antaa aloitteesta seuraavan,
HELSINGIN KAUPUNKI PÖYTÄKIRJA 6/2010 1 117 LAUSUNTO KORVATULEHDUSTEN HOITOA KOSKEVASTA VALTUUSTOALOITTEESTA Terke 2010-575 Esityslistan asia TJA/8 TJA Terveyslautakunta päätti antaa aloitteesta seuraavan,
Verenpaine,sen säätely ja käyttäytyminen levossa ja rasituksessa. Jyrki Taurio Sisätautilääkäri TAYS/PSS 25.10.2012
 Verenpaine,sen säätely ja käyttäytyminen levossa ja rasituksessa Jyrki Taurio Sisätautilääkäri TAYS/PSS 25.10.2012 Kohonnut verenpaine Yleisin yleislääkärille tehtävän vastaanottokäynnin aihe Lääkitys
Verenpaine,sen säätely ja käyttäytyminen levossa ja rasituksessa Jyrki Taurio Sisätautilääkäri TAYS/PSS 25.10.2012 Kohonnut verenpaine Yleisin yleislääkärille tehtävän vastaanottokäynnin aihe Lääkitys
VALMISTEYHTEENVETO 1. LÄÄKEVALMISTEEN NIMI. Phybag 9 mg/ml injektioneste, liuos 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT
 VALMISTEYHTEENVETO 1. LÄÄKEVALMISTEEN NIMI Phybag 9 mg/ml injektioneste, liuos 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT 1 ml sisältää 9 mg natriumkloridia. 100 ml sisältää 15,4 mmol (vastaten 354 mg) natriumia.
VALMISTEYHTEENVETO 1. LÄÄKEVALMISTEEN NIMI Phybag 9 mg/ml injektioneste, liuos 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT 1 ml sisältää 9 mg natriumkloridia. 100 ml sisältää 15,4 mmol (vastaten 354 mg) natriumia.
LIITE III MUUTOKSET VALMISTEYHTEENVETOON JA PAKKAUSSELOSTEESEEN
 LIITE III MUUTOKSET VALMISTEYHTEENVETOON JA PAKKAUSSELOSTEESEEN 25 BROMOKRIPTIINIA SISÄLTÄVIEN LÄÄKEVALMISTEIDEN VALMISTEYHTEENVEDON MERKITYKSELLISIIN KOHTIIN TEHTÄVÄT MUUTOKSET 4.2 Annostus ja antotapa
LIITE III MUUTOKSET VALMISTEYHTEENVETOON JA PAKKAUSSELOSTEESEEN 25 BROMOKRIPTIINIA SISÄLTÄVIEN LÄÄKEVALMISTEIDEN VALMISTEYHTEENVEDON MERKITYKSELLISIIN KOHTIIN TEHTÄVÄT MUUTOKSET 4.2 Annostus ja antotapa
Viekirax-valmisteen (ombitasviiri/paritapreviiri/ritonaviiri) riskienhallintasuunnitelman yhteenveto
 EMA/775985/2014 Viekirax-valmisteen (ombitasviiri/paritapreviiri/ritonaviiri) enhallintasuunnitelman yhteenveto Tämä on Viekirax-valmisteen enhallintasuunnitelman yhteenveto, jossa esitetään toimenpiteet,
EMA/775985/2014 Viekirax-valmisteen (ombitasviiri/paritapreviiri/ritonaviiri) enhallintasuunnitelman yhteenveto Tämä on Viekirax-valmisteen enhallintasuunnitelman yhteenveto, jossa esitetään toimenpiteet,
AKUUTIN MUNUAISVAURION UUDET MERKKIAINEET
 AKUUTIN MUNUAISVAURION UUDET MERKKIAINEET - SKKY ja Sairaalakemistit ry 16.11.2012 Mikko Haapio Sisät ja nefr erikoislääkäri HYKS Nefrologian klinikka mikko.haapio@hus.fi Esityksen aiheina Akuutti munuaisvaurio
AKUUTIN MUNUAISVAURION UUDET MERKKIAINEET - SKKY ja Sairaalakemistit ry 16.11.2012 Mikko Haapio Sisät ja nefr erikoislääkäri HYKS Nefrologian klinikka mikko.haapio@hus.fi Esityksen aiheina Akuutti munuaisvaurio
Valtuuskunnille toimitetaan oheisena asiakirja D043528/02 Liite.
 Euroopan unionin neuvosto Bryssel, 8. maaliskuuta 2016 (OR. en) 6937/16 ADD 1 TRANS 72 SAATE Lähettäjä: Euroopan komissio Saapunut: 7. maaliskuuta 2016 Vastaanottaja: Kom:n asiak. nro: Asia: Neuvoston
Euroopan unionin neuvosto Bryssel, 8. maaliskuuta 2016 (OR. en) 6937/16 ADD 1 TRANS 72 SAATE Lähettäjä: Euroopan komissio Saapunut: 7. maaliskuuta 2016 Vastaanottaja: Kom:n asiak. nro: Asia: Neuvoston
Elinsiirretyn lapsen anestesia
 Elinsiirretyn lapsen anestesia SULAT 2015 Biomedicum 30.1.15 Anest EL Netta Tuominen Lasten ja Nuorten Sairaala Kuuppa huuleen ja kymppi kurarea? Preoperatiivinen arviointi 1) Siirteen toiminnan arviointi
Elinsiirretyn lapsen anestesia SULAT 2015 Biomedicum 30.1.15 Anest EL Netta Tuominen Lasten ja Nuorten Sairaala Kuuppa huuleen ja kymppi kurarea? Preoperatiivinen arviointi 1) Siirteen toiminnan arviointi
Suoliston alueen interventioradiologiaa
 Suoliston alueen interventioradiologiaa Erkki Kaukanen, radiologi, KYS rtg Toimenpideradiologia = endovasculaariset tekniikat akuutti ja krooninen suoliston iskemia visceraalialueen aneurysmat suoliston
Suoliston alueen interventioradiologiaa Erkki Kaukanen, radiologi, KYS rtg Toimenpideradiologia = endovasculaariset tekniikat akuutti ja krooninen suoliston iskemia visceraalialueen aneurysmat suoliston
Käypä hoito -suositus
 Käypä hoito -suositus Suomalaisen Lääkäriseuran Duodecimin ja Suomen Nefrologiyhdistyksen asettama työryhmä Duodecim 2007;123(20):2510 4 Käypä hoito -suositus perustuu systemaattisesti koottuun tutkimustietoon,
Käypä hoito -suositus Suomalaisen Lääkäriseuran Duodecimin ja Suomen Nefrologiyhdistyksen asettama työryhmä Duodecim 2007;123(20):2510 4 Käypä hoito -suositus perustuu systemaattisesti koottuun tutkimustietoon,
VALMISTEYHTEENVETO Natrilix Retard 15.1.2016
 VALMISTEYHTEENVETO Natrilix Retard 15.1.2016 1/11 1. LÄÄKEVALMISTEEN NIMI Natrilix retard 1,5 mg depottabletti 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT Yksi depottabletti sisältää 1,5 mg indapamidia. Apuaine,
VALMISTEYHTEENVETO Natrilix Retard 15.1.2016 1/11 1. LÄÄKEVALMISTEEN NIMI Natrilix retard 1,5 mg depottabletti 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT Yksi depottabletti sisältää 1,5 mg indapamidia. Apuaine,
VALMISTEYHTEENVETO. Sydän-, maksa- ja munuaisperäiset turvotukset. Hydrothorax, ascites ja epäspesifinen vesipöhö.
 VALMISTEYHTEENVETO 1. ELÄINLÄÄKKEEN NIMI Furovet vet. 20 mg ja 40 mg tabletti 2. LAADULLINEN JA MÄÄRÄLLINEN KOOSTUMUS Vaikuttava aine: 20 mg tabletti: furosemidia 20 mg / tabletti. 40 mg tabletti: furosemidia
VALMISTEYHTEENVETO 1. ELÄINLÄÄKKEEN NIMI Furovet vet. 20 mg ja 40 mg tabletti 2. LAADULLINEN JA MÄÄRÄLLINEN KOOSTUMUS Vaikuttava aine: 20 mg tabletti: furosemidia 20 mg / tabletti. 40 mg tabletti: furosemidia
sairauksien Munuaisennaltaehkäisy
 sairauksien Munuaisennaltaehkäisy 2 Teksti: Seppo Ojanen, Nefrologian ylilääkäri Päijät-Hämeen keskussairaala, Tammikuu 2010 Sisällys Munuaissairauksien ennaltaehkäisy 4 Munuaissairauksien yleisyys Suomessa
sairauksien Munuaisennaltaehkäisy 2 Teksti: Seppo Ojanen, Nefrologian ylilääkäri Päijät-Hämeen keskussairaala, Tammikuu 2010 Sisällys Munuaissairauksien ennaltaehkäisy 4 Munuaissairauksien yleisyys Suomessa
Sylvant (siltuksimabi) RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO
 EMA/198014/2014 Sylvant (siltuksimabi) RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO Tämä on Sylvant-valmistetta koskevan riskienhallintasuunnitelman yhteenveto, jossa esitetään toimenpiteet, joiden
EMA/198014/2014 Sylvant (siltuksimabi) RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO Tämä on Sylvant-valmistetta koskevan riskienhallintasuunnitelman yhteenveto, jossa esitetään toimenpiteet, joiden
Vanhusten lääkeainemetabolia ja anestesia. Anestesiakurssi 2007 Ville-Veikko Hynninen
 Vanhusten lääkeainemetabolia ja anestesia Anestesiakurssi 2007 Ville-Veikko Hynninen Farmakokinetiikka ikääntymiseen liittyen monien lääkeaineiden vaiheet (imeytyminen, jakautuminen, metabolia, eritys)
Vanhusten lääkeainemetabolia ja anestesia Anestesiakurssi 2007 Ville-Veikko Hynninen Farmakokinetiikka ikääntymiseen liittyen monien lääkeaineiden vaiheet (imeytyminen, jakautuminen, metabolia, eritys)
VERIRYHMÄIMMUNISAATIOT VASTASYNTYNEEN HOITO JA SEURANTA. Ilkka Ketola, LT Lastenlääkäri, neonatologi
 VERIRYHMÄIMMUNISAATIOT VASTASYNTYNEEN HOITO JA SEURANTA Ilkka Ketola, LT Lastenlääkäri, neonatologi VERIRYHMÄIMMUNISAATIO Sikiön punasoluja siirtyy äidin verenkiertoon Jos punasolut ovat eri veriryhmää,
VERIRYHMÄIMMUNISAATIOT VASTASYNTYNEEN HOITO JA SEURANTA Ilkka Ketola, LT Lastenlääkäri, neonatologi VERIRYHMÄIMMUNISAATIO Sikiön punasoluja siirtyy äidin verenkiertoon Jos punasolut ovat eri veriryhmää,
CORTIMENT (budesonidi) 26.11.2013, versio 1.0 RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO
 CORTIMENT (budesonidi) 26.11.2013, versio 1.0 RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO VI.2 Julkisen yhteenvedon osiot VI.2.1 Tietoa sairauden esiintyvyydestä Haavainen paksusuolentulehdus (UC)
CORTIMENT (budesonidi) 26.11.2013, versio 1.0 RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO VI.2 Julkisen yhteenvedon osiot VI.2.1 Tietoa sairauden esiintyvyydestä Haavainen paksusuolentulehdus (UC)
Diabeettinen nefropatia. Kaj Metsärinne
 Katsaus Diabeettinen nefropatia Kaj Metsärinne Diabeettinen nefropatia kehittyy ajan myötä vajaalle puolelle tyyppien 1 ja 2 diabeetikoista, ja munuaissairauden merkitys on sekä potilaan että yhteiskunnan
Katsaus Diabeettinen nefropatia Kaj Metsärinne Diabeettinen nefropatia kehittyy ajan myötä vajaalle puolelle tyyppien 1 ja 2 diabeetikoista, ja munuaissairauden merkitys on sekä potilaan että yhteiskunnan
LIITE I VALMISTEYHTEENVETO
 LIITE I VALMISTEYHTEENVETO 1 1. LÄÄKEVALMISTEEN NIMI Telmisartan Teva 20 mg tabletit 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT Yksi tabletti sisältää 20 mg telmisartaania. Apuaine: Yksi tabletti sisältää
LIITE I VALMISTEYHTEENVETO 1 1. LÄÄKEVALMISTEEN NIMI Telmisartan Teva 20 mg tabletit 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT Yksi tabletti sisältää 20 mg telmisartaania. Apuaine: Yksi tabletti sisältää
VALMISTEYHTEENVETO. Valkoinen, pyöreä, kummaltakin puolelta litteä viistoreunainen tabletti, jossa jakouurre toisella puolella.
 VALMISTEYHTEENVETO 1. LÄÄKEVALMISTEEN NIMI Flavamed 30 mg tabletti 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT Yksi tabletti sisältää 30 mg ambroksolihydrokloridia. Apuaineet: 40 mg laktoosimonohydraattia (ks.
VALMISTEYHTEENVETO 1. LÄÄKEVALMISTEEN NIMI Flavamed 30 mg tabletti 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT Yksi tabletti sisältää 30 mg ambroksolihydrokloridia. Apuaineet: 40 mg laktoosimonohydraattia (ks.
Calciumfolinat Fresenius Kabi 10 mg/ml injektio-/infuusioneste, liuos. 11.8.2014, Versio 0 RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO
 Calciumfolinat Fresenius Kabi 10 mg/ml injektio-/infuusioneste, liuos 11.8.2014, Versio 0 RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO VI.2 VI.2.1 Julkisen yhteenvedon osiot Tietoa sairauden esiintyvyydestä
Calciumfolinat Fresenius Kabi 10 mg/ml injektio-/infuusioneste, liuos 11.8.2014, Versio 0 RISKIENHALLINTASUUNNITELMAN JULKINEN YHTEENVETO VI.2 VI.2.1 Julkisen yhteenvedon osiot Tietoa sairauden esiintyvyydestä
VALMISTEYHTEENVETO 1. LÄÄKEVALMISTEEN NIMI. Rehydron Optim jauhe oraaliliuosta varten 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT
 VALMISTEYHTEENVETO 1. LÄÄKEVALMISTEEN NIMI Rehydron Optim jauhe oraaliliuosta varten 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT Yksi annospussi sisältää: Glukoosi, vedetön 6,75 g Natriumkloridi 1,30 g Natriumsitraatti
VALMISTEYHTEENVETO 1. LÄÄKEVALMISTEEN NIMI Rehydron Optim jauhe oraaliliuosta varten 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT Yksi annospussi sisältää: Glukoosi, vedetön 6,75 g Natriumkloridi 1,30 g Natriumsitraatti
LIITE III MUUTOKSET VALMISTEYHTEENVETOON JA PAKKAUSSELOSTEESEEN
 LIITE III MUUTOKSET VALMISTEYHTEENVETOON JA PAKKAUSSELOSTEESEEN 41 KABERGOLIINIA SISÄLTÄVIEN LÄÄKEVALMISTEIDEN VALMISTEYHTEENVEDON 4.2 Annostus ja antotapa: Seuraava tieto tulee lisätä sopivalla tavalla:
LIITE III MUUTOKSET VALMISTEYHTEENVETOON JA PAKKAUSSELOSTEESEEN 41 KABERGOLIINIA SISÄLTÄVIEN LÄÄKEVALMISTEIDEN VALMISTEYHTEENVEDON 4.2 Annostus ja antotapa: Seuraava tieto tulee lisätä sopivalla tavalla:
VALMISTEYHTEENVETO. Addex-Magnesiumsulfaatti 246 mg/ml infuusiokonsentraatti, liuosta varten
 VALMISTEYHTEENVETO 1. LÄÄKEVALMISTEEN NIMI Addex-Magnesiumsulfaatti 246 mg/ml infuusiokonsentraatti, liuosta varten 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT 1 ml Addex-Magnesiumsulfaatti infuusiokonsentraattia
VALMISTEYHTEENVETO 1. LÄÄKEVALMISTEEN NIMI Addex-Magnesiumsulfaatti 246 mg/ml infuusiokonsentraatti, liuosta varten 2. VAIKUTTAVAT AINEET JA NIIDEN MÄÄRÄT 1 ml Addex-Magnesiumsulfaatti infuusiokonsentraattia
Lääkevalmisteella ei enää myyntilupaa
 PAKKAUSSELOSTE Nespo 15 mikrogrammaa, injektioneste, liuos injektiopullossa Nespo 25 mikrogrammaa, injektioneste, liuos injektiopullossa Nespo 40 mikrogrammaa, injektioneste, liuos injektiopullossa Nespo
PAKKAUSSELOSTE Nespo 15 mikrogrammaa, injektioneste, liuos injektiopullossa Nespo 25 mikrogrammaa, injektioneste, liuos injektiopullossa Nespo 40 mikrogrammaa, injektioneste, liuos injektiopullossa Nespo
 POSTOPERATIIVINEN AKUUTTI VATSA GKS KOULUTUSPÄIVÄT 28.09.2006 HELSINKI HEIKKI AHTOLA GASTROKIRURGI JOENSUU PKKS postoperatiivinen akuutti vatsa leikkauksen jälkeen ilmenevä vatsan alueen äkillinen hätätilanne,
POSTOPERATIIVINEN AKUUTTI VATSA GKS KOULUTUSPÄIVÄT 28.09.2006 HELSINKI HEIKKI AHTOLA GASTROKIRURGI JOENSUU PKKS postoperatiivinen akuutti vatsa leikkauksen jälkeen ilmenevä vatsan alueen äkillinen hätätilanne,
Kokemuksia K-Sks:sta Jukka Kupila, neurofysiologi
 Kokemuksia K-Sks:sta Jukka Kupila, neurofysiologi Status epilepticus ja EEG:n merkitys sen diagnostiikassa ja hoidossa. Tehtävänsiirtoihin liittyviä näkökohtia Keski-Suomen keskussairaalan hanke Ensimmäisen
Kokemuksia K-Sks:sta Jukka Kupila, neurofysiologi Status epilepticus ja EEG:n merkitys sen diagnostiikassa ja hoidossa. Tehtävänsiirtoihin liittyviä näkökohtia Keski-Suomen keskussairaalan hanke Ensimmäisen
